Гиперактивный мочевой пузырь — состояние, характеризующееся непроизвольными сокращениями детрузора во время
его заполнения, которые могут быть как спонтанными, так и спровоцированными. Императивный позыв к мочеиспусканию — появление сильного, неожиданно возникшего позыва к мочеиспусканию, который в случае невозможности его реализации приводит к НМ (императивное, или ургентное НМ). Истинное НМ при напряжении (так называемое стрессовое НМ — непроизвольная потеря мочи, связанная с физическим напряжением, объективно доказуемая и вызывающая социальные и/или гигиенические проблемы. Смешанное НМ — сочетание стрессового и императивного НМ с преобладанием одного из них.
СИНОНИМЫ
Урогенитальная атрофия.
ЭПИДЕМИОЛОГИЯ
УГР встречают у 30% женщин, достигших возраста 55 лет, и у 75% женщин, достигших возраста 70 лет. 70% женщин с гиперактивным мочевым пузырём отмечают наличие взаимосвязи между появлением УГР и наступлением климактерического периода.
К специфическим факторам риска развития УГР в климактерическом периоде относят:
●дефицит эстрогенов;
●наследственную предрасположенность (при различных видах НМ).
КЛАССИФИКАЦИЯ
Единой классификации УГР не существует. По степени тяжести выделяют:
●УГР лёгкого течения;
●УГР среднетяжёлого течения;
●тяжёлые УГР.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В основе развития УГР в климактерическом периоде лежит дефицит половых гормонов, прежде всего эстрогенов. Доказано, что рецепторы к андрогенам, ЭР и ПР имеются практически во всех структурах урогенитального тракта, таких как:
●нижняя треть мочеточников;
●мочевой пузырь;
●мышечный слой сосудистых сплетений мочеиспускательного канала и уротелий;
●матка;
●мышцы и эпителий влагалища;
●сосуды влагалища;
●мышцы тазового дна и связочный аппарат малого таза.
Распределение их не везде одинаково, а плотность значительно ниже, чем в эндометрии. Одновременное развитие атрофических процессов, связанных с прогрессирующим дефицитом эстрогенов в этих тканях, обусловливает столь частое сочетание симптомов АВ и цистоуретральной атрофии у большинства пациенток.
Основные звенья патогенеза УГР:
●нарушение пролиферации эпителия влагалища и мочеиспускательного канала, уменьшение синтеза гликогена, изменение характера влагалищного секрета (исчезновение лактобацилл, повышение рН), возможное присоединение вторичной инфекции;
●нарушение кровоснабжения стенки мочевого пузыря, мочеиспускательного канала, стенки влагалища, развитие ишемии детрузора, мочеиспускательного канала, влагалища, уменьшение транссудации;
●нарушения синтеза и обмена коллагена в связочном аппарате малого таза, деструктивные изменения в нём, потеря эластичности, ломкость. Как следствие — опущение стенок влагалища и нарушение подвижности и положения мочеиспускательного канала, развитие НМ при напряжении;
●уменьшение количества α и βадренорецепторов в мочеиспускательном канале, шейке и дне мочевого пузыря;
●изменение чувствительности мускариновых рецепторов к ацетилхолину, снижение чувствительности миофибрилл к норадреналину, уменьшение объёма мышечной массы и сократительной активности миофибрилл, их атрофия. Сочетание указанных изменений приводит к развитию симптомов АВ, цистоуретральной атрофии, НМ при напряжении и гиперактивном мочевом пузыре. Они способствуют формированию состояния психосоциального дискомфорта, который характеризуется сочетанием внешних (социальных) и внутренних (психологических) факторов, развивающихся на фоне
развития расстройств в мочеполовой сфере.
КЛИНИЧЕСКАЯ КАРТИНА
В клинической картине УГР в климактерическом периоде выделяют:
●симптомы, связанные с АВ;
●расстройства мочеиспускания.
Симптомы, связанные с АВ:
●сухость, зуд, жжение во влагалище;
●диспареуния (болезненность при половом акте);
●рецидивирующие выделения из влагалища;
●контактные кровянистые выделения;
●опущение передней и задней стенок влагалища.
Расстройства мочеиспускания включают:
●поллакиурию (мочеиспускание более 6–8 раз в сутки);
●никтурию (ночные мочеиспускания более 2 раз за ночь);
●цисталгию (частые, болезненные мочеиспускания в отсутствие объективных признаков поражения мочевого пузыря);
●НМ при напряжении;
●императивные позывы к мочеиспусканию;
●императивное НМ.
Характерные симптомы гиперактивного мочевого пузыря:
●поллакиурия;
●никтурия;
●императивные позывы к мочеиспусканию и/или императивное НМ.
У 78% пациенток симптомы АВ сочетаются с расстройствами мочеиспускания. При лёгкой степени УГР симптомы АВ сочетаются с поллакиурией, никтурией, цисталгией. К УГР средней степени тяжести относят состояния, при которых сочетаются симптомы АВ, цистоуретрита и истинного НМ при напряжении. Тяжёлая степень УГР характеризуется сочетанием симптомов АВ, цистоуретрита и смешанного НМ.
ДИАГНОСТИКА
В диагностике АВ, помимо характерных клинических симптомов, важное значение имеют:
●рН влагалищного содержимого, равное 6–7;
●истончение слизистой оболочки влагалища с неравномерной окраской Люголя раствором с глицерином©, обширная капиллярная сеть в подслизистой основе (по данным кольпоскопии);
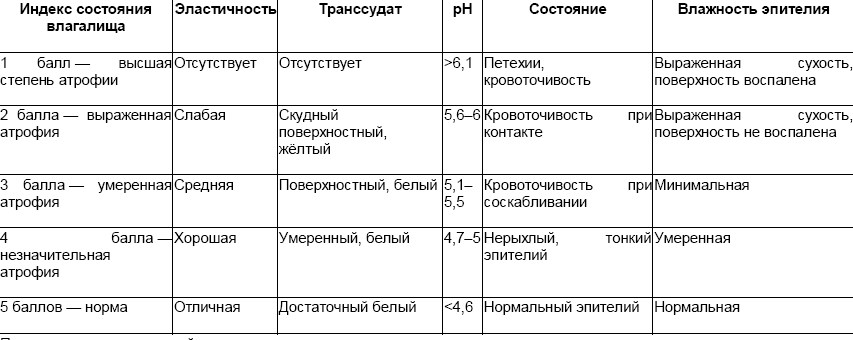
●индекс состояния влагалища (табл. 26-2).
Таблица 26-2. Индекс состояния влагалища
При диагностике нарушений мочеиспускания используют:
●5балльную шкалу D. Barlow (для определения интенсивности поллакиурии, никтурии, цисталгии):
♦1 балл — минимальные нарушения, не влияющие на повседневную жизнь;
♦2 балла — дискомфорт, периодически влияющий на повседневную жизнь;
♦3 балла — умеренные нарушения;
♦4 балла — выраженные нарушения;
♦5 баллов — крайне выраженные нарушения; позывах к мочеиспусканию);
●комплексное уродинамическое исследование (оценивают физиологический и цистометрический объём мочевого пузыря, максимальную скорость потока мочи, максимальное давление в мочеиспускательном канале, индекс сопротивления мочеиспускательного канала, наличие или отсутствие внезапных подъёмов давления мочеиспускательного канала и детрузора).
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Необходимо проводить дифференциальную диагностику УГР со следующими заболеваниями:
●неспецифические и специфические вагиниты;
●бактериальные циститы, бактериурия;
●внутрипузырная обструкция, вызванная органическими причинами;
●заболеваниями, приводящими к нарушению иннервации мочевого пузыря:
♦сахарный диабет;
♦энцефалопатии различной этиологии;
♦заболевания позвоночного столба и спинного мозга;
♦болезнь Альцгеймера;
♦болезнь Паркинсона;
♦нарушения мозгового кровообращения.
ЛЕЧЕНИЕ
Выбор схемы лечения зависит от преобладания тех или иных клинических проявлений и их сочетания с различными видами НМ. ЗГТ — основа лечения УГР. Схемы лечения подбирают индивидуально с учётом показаний и противопоказаний, стадии климактерического периода, типа наступления менопаузы (хирургическая или естественная). Комплексное лечение различных расстройств мочеиспускания, помимо ЗГТ, включает применение различных препаратов, оказывающих селективное действие на мхолино и αадренорецепторы мочеполового тракта.
ЗАМЕСТИТЕЛЬНАЯ ГОРМОНАЛЬНАЯ ТЕРАПИЯ
Продолжительность системной ЗГТ при УГР составляет 5–7 лет.
Основные принципы ЗГТ:
●Все женщины должны быть информированы о возможном влиянии кратковременного и длительного дефицита эстрогенов на организм. Следует также информировать женщин о положительном влиянии ЗГТ, противопоказаниях и побочных эффектах ЗГТ.
●Используют лишь натуральные эстрогены и их аналоги. Дозы эстрогенов небольшие и соответствуют таковым в ранней и средней фазе пролиферации у молодых женщин.
●Обязательное сочетание эстрогенов с прогестагенами (при сохранённой матке) предотвращает развитие ГПЭ.
●Для обеспечения оптимального клинического эффекта с минимальными побочными реакциями крайне важно определить наиболее приемлемые оптимальные дозы, типы и пути введения гормональных ЛС.
Существуют три основных режима ЗГТ:
●монотерапия эстрогенами или гестагенами;
●комбинированная терапия (эстрогенгестагенные ЛС) в циклическом режиме;
●комбинированная терапия (эстрогенгестагенные ЛС) в монофазном непрерывном режиме.
В дополнение или как альтернативу системной ЗГТ можно проводить местную терапию эстрогенами (эстриолом). Производитель препарата овестин© (компания «Органон») рекомендует применять препарат по одной свече либо по одной дозе крема 1 раз в день в течение 3 нед. Затем проводят поддерживающую терапию по одной свече или дозе крема в день 2 раза в неделю. На практике успешно апробированы и другие схемы лечения: эстриол, крем или свечи, во влагалище 0,25–0,5 мг через сутки 3 мес, затем 2 раза в неделю постоянно.
Противопоказаний к местной терапии эстрогенами нет, данное лечение при необходимости можно проводить пожизненно.
