ТУБЕРКУЛЕЗ ОРГАНОВ ДЫХАНИЯ — инфекционное заболевание, характеризую
щееся образованием в пораженных тканях очагов специфического воспаления и выражен
ной общей реакцией организма.Наиболее выражены эти эпидемиологические сдвиги среди детей, подростков и
женщин; в меньшей степени — среди мужчин, особенно пожилого возраста.
Этиология.
Возбудитель — микобактерии туберкулеза (МТ), главным образом
человеческого, редко бычьего и в исключительных случаях птичьего типов.
Основной
источник заражения — больные люди или домашние животные, преимущественно коровы.
Заражаются обычно аэрогенным путем при вдыхании с воздухом выделяемых боль
ными мельчайших капелек мокроты, в которых содержатся МТ. Кроме того, воз
можно проникновение в организм инфекции при употреблении молока, мяса, яиц от
больных животных и птиц. В этих случаях микробы заносятся в легкие или из
глоточных миндалин, или по лимфатическим и кровеносным путям из кишечника.
У подавляющего большинства впервые заболевших в мокроте обнаруживают МТ, чувстви
тельные, а у 5—10% — устойчивые к различным противотуберкулезным препаратам.
В последнем случае заражение произошло от больных, которые неэффективно ле
чатся специфическими медикаментами и выделяют устойчивые штаммы МТ. При специальном исследовании в мокроте и в органах больных удается -иногда обнаружить
L-формы МТ, отличающиеся сравнительно небольшой вирулентностью и патогенностью,
но способные при определенных условиях превращаться в типичную микробную клетку.
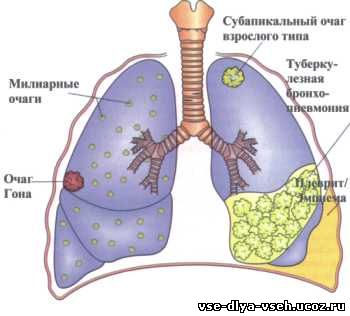
Патогенез, симптомы, течение. Впервые проникшие в организм МТ распространяются в нем различными путями — гематогенным, лимфогенным, бронхогенным.
При этом в различных органах, главным образом в лимфатических узлах и легких,
могут образоваться отдельные или множественные туберкулезные бугорки или более
крупные очаги, для которых характерно наличие эпителиоидных и гигантских клеток, а
также элементов творожистого некроза. Одновременно появляется положительная реакция
на туберкулин, так называемый туберкулиновый вираж, устанавливаемый по внутрикожной пробе Манту. Реагируют на инфекцию нервная, эндокринная и лимфатическая
системы, паренхиматозные органы. Вследствие этого могут наблюдаться невысокая
субфебрильная температура тела, гиперплазия наружных лимфатических узлов, умерен
ная лимфопения и сдвиг нейтрофилов влево, нерезко изменяются СОЭ, а также
белковые фракции в сыворотке крови. При достаточной сопротивляемости организма, при заражении небольшим количеством МТ туберкулезные бугорки и очаги
рассасываются, рубцуются или обызвествляются, хотя МТ в них длительно сохра
няются. Все эти изменения часто остаются незамеченными, ликвидируются спон
танно; они выявляются только при тщательном динамическом наблюдении за впервые
инфицировавшимися детьми, подростками или взрослыми людьми.При массивной инфекции под влиянием других неблагоприятных факторов —
нарушения питания, тяжелых интеркуррентных заболеваний и т. д , ведущих к сниже
нию иммунобиологической устойчивости организма, развивается клинически выраженный
первичный туберкулез, протекающий в виде бронхоаденита, первичного комплекса, более или менее обширных диссеминированных изменений в легких и других органах,
экссудативного плеврита, воспаления других серозных оболочек. При этом нередко
отмечаются повышенная чувствительность организма и наклонность к гиперергическим реакциям в виде узловатой эритемы, кератоконъюнктивита, аллергических васкулитов и т. д. Первичный туберкулез встречается преимущественно у детей, под
ростков, реже у молодых людей и крайне редко у лиц старшего и пожилог о
возраста, уже перенесших в прошлом первичное заражение, протекавшее большей
частью незаметно и закончившееся клиническим излечением.Остающиеся в «заживших» туберкулезных очагах и рубцах в легких и лимфатических узлах МТ могут «пробуждаться» и размножаться. Этому способствуют те же
условия, которые благоприятствуют развитию первичного туберкулеза, а кроме того,
повторное заражение (экзогенная суперинфекция). Тогда вокруг старых очагов возникает перифокальное воспаление, нарушается целость их капсулы, расплавляются участ
ки казеозного некроза и инфекция распространяется лимфогенным, бронхогенным и ли
гематогенным путем. Так развивается вторичный туберкулез, т. е. болезнь людей,
уже перенесших первичную инфекцию и обладающих известным, хотя и ослабленным иммунитетом. У таких больных процесс обычно протекает хронически, с многообразием патоморфологических и клинических изменений. При этом не образуется
казеозных лимфаденитов или полисерозитов.
Согласно классификации, принятой в 1973 г., различают следующие формы туберкулеза органов дыхания:
1) первичный туберкулезный комплекс;
2) туберкулез
внутригрудных лимфатически узлов;
3) диссеминированный туберкулез легких;
4) оча
говый туберкулез легких;
5) инфильтративный туберкулез легких;
6) туберкулема лег
ких;
7) кавернозный туберкулез легких;
8) фиброзно-кавернозный туберкулез легких;
9) цирротический туберкулез легких;
10) туберкулезный плеврит (в том числе эмпиема);
11) туберкулез верхних дыхательных путей, трахеи, бронхов;
12) туберкулез органов
дыхания, комбинированный с пневмокониозами.
Кроме того, процесс характеризуют
по его локализации в тех или иных долях и сегментах легких, фазам развития
(рассасывание, уплотнение, инфильтрация, распад, обсеменение), наличию бацилловы-
деления. Учитываются важнейшие осложнения (легочное кровотечение, ателектаз, амилоидоз паренхиматозных органов, легочно-сердечная недостаточность и т. д.), а также
остаточные изменения в легких после излечения туберкулеза (фиброзные, фиброзно¬
очаговые, плевропневмосклерозы и т. д.).
