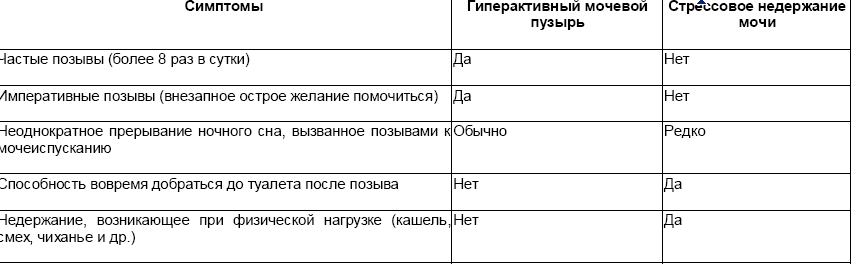
Для дифференциальной диагностики стрессового и ургентного недержания мочи необходимо использовать специализированный опросник P. Abrams, A.J. Wein (1998) для пациенток с расстройствами мочеиспускания (табл. 28-1).
Таблица 28-1. Опросник для пациенток с расстройствами мочеиспускания (P. Abrams, A.J. Wein, 1998)
Функциональные пробы позволяют визуально доказать наличие недержания мочи. Кашлевая проба. Пациентке с полным мочевым пузырём (150–200 мл) в положении на гинекологическом кресле предлагают покашлять — 3 кашлевых толчка 3–4 раза с промежутками между сериями кашлевых толчков на полный вдох. Проба положительна при подтекании мочи при кашле. Данный тест получил более широкое применение в клиническо практике, так как была доказана связь положительного кашлевого теста с несостоятельностью внутреннего сфинктера уретры. Если при кашле истечения мочи не происходит, не следует заставлять пациентку повторять пробу, а произвести другие тесты.
Проба Вальсальвы, или проба с натуживанием: женщине с полным мочевым пузырём в положении на гинекологическом кресле предлагают сделать глубокий вдох и, не выпуская воздух, потужиться: при недержании мочи при напряжении из наружного отверстия уретры появляется моча. Характер потери мочи из уретры фиксируют визуально и сопоставляют с силой и временем натуживания.
У больных с пролапсом гениталий кашлевой тест и пробу Вальсальвы проводят с барьером. В качестве барьера используют заднюю ложку зеркала Симпса. Одночасовой прокладочный тест (60минутный шаговый тест): сначала определяют исходный вес прокладки. Затем пациентка выпивает 500 мл воды и в течение часа чередует различные виды физической активности (ходьба, поднятие предметов с пола, кашель, подъём и спуск по лестнице). Через один час прокладку взвешивают, а данные интерпретируют
следующим образом:
●увеличение массы тела менее чем на 2 г — недержания мочи нет (I стадия);
●увеличение массы тела на 2–10 г — потеря мочи от слабой до умеренной (II стадия);
●увеличение массы тела на 10–50 г — тяжёлая потеря мочи (III стадия);
●увеличение массы тела более чем на 50 г — очень тяжёлая потеря мочи (IV стадия).
Проба с тампономаппликатором, введённым во влагалище в область шейки мочевого пузыря. Оценку результатов производят при отсутствии подтекания мочи при провокационных пробах с введённым аппликатором. «Стоптест»: пациентке, мочевой пузырь которой заполняют 250–350 мл стерильного физиологического раствора, предлагают помочиться. При появлении струи «мочи» максимум через 1–2 с больную просят прекратить мочеиспускание. Измеряют количество выделенной «мочи». Затем предлагают закончить мочеиспускание и вновь измеряют количество выделенной «мочи». В такой модификации стоптеста можно оценить: реальную эффективность деятельности тормозных механизмов — если в мочевом пузыре остаётся более 2/3 введённой жидкости, то механизмы функционируют нормально; если меньше 1/3–1/2, то замедленно; если «мочи» остаётся в пузыре менее 1/3 от введённого количества, то практически механизмы, тормозящие акт мочеиспускания, нарушены; полное отсутствие тормозных рефлексов проявляется в том, что женщина не в состоянии остановить начавшийся акт мочеиспускания. Способность самопроизвольно прерывать акт мочеиспускания позволяет судить о способности к сокращению поперечно- полосатых мышц тазового дна, участвующих в образовании сфинктерной системы мочевого пузыря и уретры (это m. bulbocavernosus, m. ishiocavernosus и m. levator ani), а также о состоянии сфинктерного аппарата мочевого пузыря.
«Стоптест» может свидетельствовать не только о неспособности сфинктера к произвольному сокращению, но и о неспособности гиперактивного детрузора к удерживанию определённого количества мочи.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
При наличии заболеваний центральной и/или периферической нервной системы показана консультация невропатолога, эндокринолога, а в некоторых случаях и консультация психолога.
ЛЕЧЕНИЕ ГИПЕРАКТИВНОГО МОЧЕВОГО ПУЗЫРЯ
ЦЕЛИ ЛЕЧЕНИЯ
Цель лечения — снижение частоты мочеиспусканий, увеличение интервалов между микциями, увеличение ёмкости мочевого пузыря, улучшение качества жизни.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Основной метод терапии гиперактивного мочевого пузыря — лечение антихолинергическими препаратами, препаратами смешанного действия, антагонистами αадренорецепторов, антидепрессантами (трициклическими или ингибиторами обратного захвата серотонина и норадреналина). Наиболее известные препараты — оксибутинин, толтеродин, троспия хлорид.
Антихолинергические препараты блокируют мускариновые холинорецепторы в детрузоре, предупреждая и значительно нижая действие на него ацетилхолина. Этот механизм и приводит к уменьшению частоты сокращения детрузора при его гиперактивности. Известно пять типов мускариновых рецепторов (М1–М5), из них в детрузоре — М2 и М3.
●Толтеродин — конкурентный антагонист мускариновых рецепторов, обладающий высокой селективностью в отношении рецепторов мочевого пузыря по сравнению с рецепторами слюнных желёз. Хорошая переносимость препарата позволяет применять его длительно у женщин всех возрастных групп. Толтеродин назначают по 2 мг дважды в день.
●Троспия хлорид — антихолинергический препарат, обладающий ганглиоблокирующей активностью — четвертичное аммониевое основание, оказывает расслабляющее действие на гладкую мускулатуру детрузора мочевого пузыря как за
счёт антихолинергического эффекта, так и вследствие прямого антиспастического влияния за счёт снижения тонуса гладкой мускулатуры мочевого пузыря. Механизм действия этого препарата состоит в конкурентном ингибировании связывания ацетилхолина с рецепторами постсинаптических мембран гладкой мускулатуры. Действующее вещество обладает большей гидрофильностью, чем третичные соединения. Поэтому препарат практически не проникает через гематоэнцефалический барьер, что способствует его лучшей переносимости, обеспечивая отсутствие побочных эффектов.
Троспия хлорид назначают по 5–15 мг 2–3 раза в день.
●Оксибутинин — препарат с сочетанным механизмом действия, так как обладает (наряду с антихолинергической активностью) спазмолитическим и местноанестезирующим действием. Препарат назначают по 2,5–5 мг 2–3 раза в день. Препарат нуждается в подборе дозы в связи с выраженностью побочных эффектов — сухость во рту, дисфагия, диспепсия, запоры, тахикардия, ксерофтальмия.
●Солифенацин — один из новых препаратов для лечения гиперактивного мочевого пузыря. Солифенацин — антагонист мускариновых рецепторов, обладает большей функциональной селективностью в отношении мочевого пузыря по сравнению с другими органами. Препарат применяют при гиперактивности детрузора пероральным путём.
♦Существенный положительный факт для женщин репродуктивного возраста — у солифенацина не было выявлено взаимодействия с комбинированными пероральными контрацептивами (таким образом, возможно их одновременное применение).
♦После лечения солифенацином на протяжении 12 нед качество жизни пациенток, по данным анкеты Кинга (The King’s Health Questionnaire — KHQ), получившей международное признание и охватывающей практически все сферы жизни
женщины, улучшилось на 35–48%; при этом отмечено повышение активности, самооценки и сексуальности. αАдреноблокаторы показаны при инфравезикальной обструкции и нестабильности уретры.
●Тамсулозин по 0,4 мг 1 раз в сутки утром или вечером;
●Теразозин по 1–10 мг 1–2 раза в сутки (максимальная доза 10 мг/сут);
●Празозин 0,5–1 мг 1–2 раза в день;
●Альфузозин 5 мг 1 раз в сутки после еды.
Трициклические антидепрессанты: имипрамин 25 мг 1–2 раза в сутки.
Ингибиторы обратного захвата серотонина: дулоксетин. Длительность терапии (обычно большая) гиперактивного мочевого пузыря и ургентного недержания мочи определяет интенсивность симптомов. После отмены препаратов симптомы возобновляются у 70% пациенток, что требует проведения повторных курсов или постоянного лечения. Эффективность лечения оценивают по данным дневников мочеиспускания, субъективной оценке своего состояния самой пациенткой. Уродинамические исследования проводят по показаниям: у больных с отрицательной динамикой на фоне проводимой терапии, у женщин с неврологической патологией. Всем пациенткам в постменопаузе одновременно проводят заместительную гормонотерапию в виде свечей эстриола при отсутствии противопоказаний.
ЛЕЧЕНИЕ СТРЕССОВОГО НЕДЕРЖАНИЯ МОЧИ
Неоперативные методы лечения могут быть показаны больным с лёгкой степенью недержания мочи.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Наиболее эффективный метод лечения стрессового недержания мочи — хирургическое вмешательство. В настоящее время преимущество отдают малоинвазивным слинговым операциям с применением синтетических протезов — уретропексии свободной синтетической петлёй (TVT, TVTO).
При сочетании стрессового недержания мочи с цистоцеле, неполным или полным выпадением матки и стенок влагалища основной принцип хирургического лечения — восстановление нормального анатомического положения органов малого таза и тазовой диафрагмы абдоминальным, вагинальным или комбинированным доступом (экстирпация матки с использованием кольпопексии собственными тканями или синтетическим материалом). Вторым этапом выполняют кольпоперинеолеваторопластику и при необходимости — уретропексию свободной синтетической петлёй (TVT, TVTO).
ЛЕЧЕНИЕ СМЕШАННОГО НЕДЕРЖАНИЯ МОЧИ
К сложной форме недержания мочи относят стрессовую инконтиненцию в сочетании с пролапсом гениталий и детрузорной гиперактивностью, а также рецидивные формы заболевания. Однозначного подхода к лечению пациенток со смешанной инконтиненцией и пролапсом гениталий, которые составляют наиболее тяжёлый контингент больных, до сих пор нет.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
При отсутствии выраженного пролапса половых органов лечение пациенток со смешанным типом недержания мочи начинают с приёма антимускариновых препаратов (см. выше). Всем пациенткам в постменопаузе одновременно с этими средствами рекомендуют гормонотерапию в виде местного применения свечей или крема, содержащих натуральный эстроген — эстриол.
После проведённой консервативной терапии около 20% пациенток отмечают значительное улучшение состояния. Сочетание недержания мочи при напряжении и нестабильности детрузора следует начинать лечить медикаментозно, что может уменьшить необходимость в хирургическом вмешательстве. Предварительная терапия мхолинолитиками и ноотропными средствами (пирацетам, никотиноил гаммааминомасляная кислота) создаёт предпосылки для восстановления нормального механизма мочеиспускания за счёт улучшения сократительной способности детрузора, восстановления кровообращения мочевого пузыря и уретры. При выраженном опущении и выпадении внутренних половых органов, обструктивном мочеиспускании и нереализованной сфинктерной недостаточности целесообразно первоначально произвести коррекцию пролапса гениталий и антистрессовую операцию, после чего решить вопрос о необходимости медикаментозного лечения. Оптимальный выбор лечебной тактики, а следовательно, и получение наиболее высоких результатов зависит от качества дооперационной диагностики и уточнения первичноследственной связи сочетанной патологии.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Необходимость хирургического вмешательства у таких больных — дискуссионный вопрос. Многие считают, что необходим длительный курс медикаментозной терапии с применением антихолинергических препаратов, другие доказывают необходимость комбинированного лечения — хирургической коррекции стрессового компонента и последующего медикаментозного лечения. Эффективность коррекции симптомов инконтиненции у таких больных до недавнего времени не превышала 30–60%.
Этиологически недостаточность замыкательного аппарата уретры имеет много общего с опущением женских гениталий и практически всегда сочетаются. По данным отечественных акушеров-гинекологов , пролапс гениталий диагностируют у 80% пациенток со стрессовым недержанием мочи и в 100% случаев у больных со смешанной инконтиненцией. Поэтому принципы лечения должны предусматривать восстановление сфинктерных механизмов уретры, нарушенной анатомии малого таза и реконструкцию тазового дна. Принятие решения о необходимости хирургического лечения пациенток со смешанной формой недержания мочи происходит после 2–3 мес консервативного лечения. Этот срок достаточен для того, чтобы оценить изменения, которые происходят на фоне терапии. Объём операции зависит от сопутствующего гинекологического заболевания, степени пролапса гениталий, возраста и социальной активности женщины. Наиболее предпочтительный метод коррекции стрессовой инконтиненции — уретропексия свободной синтетической петлёй (TVTО). Немаловажный фактор для достижения хороших функциональных результатов у пациенток со сложной и смешанной формами инконтиненции — не только своевременная диагностика нереализованной сфинктерной недостаточности, но и выбор гинекологической операции для коррекции пролапса гениталий. По данным ряда исследователей, вероятность исчезновения клинических проявлений императивного недержания мочи после хирургической коррекции пролапса составляет почти 70%. Эффективность хирургического лечения у пациенток со смешанной и сложной формами недержания мочи необходимо оценивать по следующим параметрам:
●ликвидация симптомов ургентности;
●восстановление нормального мочеиспускания;
●восстановление нарушенных анатомических взаимоотношений органов малого таза и тазового дна.
Критерии положительной оценки операции включают и удовлетворённость пациентки результатами лечения. Ультрасонографическое исследование (двухмерное сканирование и трёхмерная реконструкция изображения) позволяет выявить признаки несостоятельности сфинктера уретры (широкая и короткая уретра, минимальная ёмкость мочевого пузыря, воронкообразная деформация уретры). Это расценивают как «нереализованную» сфинктерную недостаточность, которая реализуется после коррекции пролапса гениталий у 15,4% больных с полным или неполным выпадением матки. Ультразвуковое исследование с трёхмерной реконструкцией изображения позволяет избежать ошибочной оперативной тактики. В случаях, когда имеется сочетание пролапса гениталий c выраженным цистоцеле и сфинктерной недостаточностью, клинически у таких пациенток при влагалищном исследовании возможно определить только опущение и выпадение внутренних половых органов, а по данным КУДИ — обструктивный тип мочеиспускания. Если не принимать во внимание данные УЗИ и трёхмерной реконструкции изображения, то, как правило, объём хирургического вмешательства ограничивают операцией, корригирующ нормальных анатомических взаимоотношений органов исчезает механизм обструкции уретры и появляется возможность для клинической реализации симптомов недержания мочи при напряжении, обусловленной сфинктерной недостаточностью. Проявление симптомов инконтиненции в данном случае расценивают как рецидив и недостаточную эффективность оперативного лечения.
Показания для оперативного лечения пациенток со смешанной формой инконтиненции — значительный пролапс гениталий, наличие гинекологического заболевания, требующего хирургического лечения, недостаточная эффективность медикаментозного лечения и преобладание симптомов стрессовой инконтиненции. Основные принципы хирургической коррекции у пациенток со смешанной и сложной инконтиненцией: применение комбинированных технологий с низким риском развития рецидива основного заболевания (пролапса гениталий и симптомов недержания мочи при напряжении) и хорошими функциональными результатами, коррекция функциональных расстройств смежных органов, прежде всего тазового дна, создание нормальных анатомических взаимоотношений между органами малого таза, использование современных синтетических материалов с учётом несостоятельности собственной соединительной ткани. Коррекцию пролапса гениталий производят как абдоминальным, так и влагалищным доступом. При необходимости выполняют гистерэктомию в качестве «базовой» операции. При выполнении чревосечения фиксацию купола влагалища производят апоневротическим, синтетическим лоскутом или за счёт связочного аппарата матки. Вагинопексия не осложняет операцию, физиологически обоснована, позволяет одновременно произвести репозицию мочевого пузыря и прямой кишки, восстановить или улучшить нарушенные функции тазовых органов. Операция не приводит к тяжёлым интра и послеоперационным осложнениям, позволяет значительно сократить частоту рецидивов. Кольпоперинеолеваторопластика — обязательный второй этап коррекции генитального пролапса, одновременно выполняют и антистрессовую операцию (уретропексия свободной синтетической петлёй — TVT или TVTO). Вагинальный доступ позволяет одномоментно устранить и пролапс гениталий, и симптомы недержания мочи при напряжении. При выполнении влагалищной гистерэктомии рекомендуют использование синтетических проленовых протезов (Gynemesh soft, TVMtotal, TVManterior, TVMposterior). Уретропексию свободной синтетической петлёй (TVT или TVTO) выполняют одномоментно. Симптомы гиперактивного мочевого пузыря после операции сохраняются примерно у 34% больных. Эффективность комбинированного хирургического лечения с применением антистрессовой технологии свободной синтетической петлёй составила 94,2% при сроке наблюдения до 5 лет.
ПРОГНОЗ
Прогноз для жизни благоприятный
Перейти на страницу: 1
