Медикаментозное лечение атерогенных дислипопротеинемий назначается в том случае, если строгая гиполипидемическая диета, соблюдавшаяся не менее 6 месяцев, нормализация или снижение массы тела и физические нагрузки (тренировки) не приводят к адекватному снижению уровня липидов в крови.
Уровень ХС ЛПНП в крови является более важным фактором риска атеросклероза и ИБС, чем содержание общего холестерина.
Уровень ХС ЛПНП в крови является более важным фактором риска атеросклероза и ИБС, чем содержание общего холестерина.
В связи с этим при лечении гиперлипопротеинемии лучше ориентироваться не на содержание общего холестерина, а на уровень ХС ЛПНП, который можно рассчитать по формуле Friedewald:
ХС ЛПНП (мг/дл) = общий ХС - ХС ЛПВП - (триглицериды/5);
или
ХС ЛПНП (ммоль/л) = общий ХС - ХС ЛПВП - (триглицериды/22)
В 1984 г Национальный институт здоровья США опубликовал следующие показания для перехода к медикаментозной гиполипидемической терапии неэффективность антиатеросклеротической диеты;
уровень холестерина в крови выше 220 мг/дл (5 6 ммоль/л) для пациентов старше 40 лет.
Европейское общество по изучению атеросклероза (1987) ре-комендует начинать гиполипидемическую медикаментозную терапию в сочетании с диетой при уровне холестерина в крови 250 мг/дл (6 5 ммоль/л) Задача лечащих врачей - добиться снижения уровня холестерина в плазме до 200 мг/дл (5 2 ммоль/л)
Медикаментозная терапия атерогенных дислипопротеинемий производится с учетом имеющегося у больного типа гиперлипидемии.
Основные липиды в крови человека — это триглицериды, фосфолипиды, холестерин и его эфиры. Практически все они синтезируются в печени и дистальной части тонкой кишки Они циркулируют в крови в форме макромолекулярных комплексов, называемых липопротеинами, которые содержат белковую часть — апопротеины (апо) и липидную часть
Различают следующие классы липопротеинов:
хиломикроны, содержащие преимущественно триглицериды и осуществляющие их транспорт из кишечника в кровь;
липопротеины очень низкой плотности (пре-β-ЛП,ЛПОНП), которые содержат преимущественно триглицериды, в меньшей степени - холестерин и являются главной транспортной формой эндогенных триглицеридов;
липопротеины низкой плотности (β-липопротеины, ЛПНП) — основной класс липопротеинов, переносящих холестерин; содержат преимущественно холестерин, в меньшем количестве — триглицериды, синтезируются в печени, а также образуются в плазме крови при распаде ЛПОНП;
липопротеины промежуточной плотности (ЛППП) - образуются как промежуточный продукт на пути превращения ЛПОНП в ЛПНП, богаты холестерином и триглицеридами;
липопротеины высокой плотности (ЛПВП, α-ЛП) - образуются в печени, в тонкой кишке, богаты фосфолипидами, белком, играют основную роль в удалении холестерина из тканей организма, т.е
обладают антиатерогенным эффектом;
липопротеин (а) — ЛП(а), образуется исключительно в печени, близок к ЛПНП но содержит больше белка, в том числе и специфического Пре-β-ЛП,β-ЛП, ЛППП,ЛП(а) являются атерогенными, способствуют развитию атеросклероза Высокий уровень ЛП(а) коррелирует с высокой частотой развития ИБС
В настоящее время установлено, что аполипопротеин Е является фактором риска коронарного атеросклероза Аполипопротеин Е синтезируется в печени, осуществляет перенос холестерина и его эфиров между ЛПОНП и ЛПВП, является маркером ЛППП и играет большую роль в формировании гиперлипопротеинемии III типа
Нарушения обмена липопротеинов при атеросклерозе имеют следующие особенности:
повышение содержания в крови холестерина, триглицеридов,
повышение уровня в крови ЛПНП ЛПОНП апо-β, изофор-мы апо-Е4, ЛП(а),
снижение содержания в крови уровняЛПВП-(а-ЛП)и апо-А
Следует подчеркнуть, что нормальное или сниженное содержание в крови холестерина не является абсолютным показателем отсутствия активного атеросклеротического процесса в артериях
До начала медикаментозной терапии атерогенных дислипопротеинемий необходимо определить содержание в крови холестерина, триглицеридов и произвести фенотипирование гиперчипопротеинемий
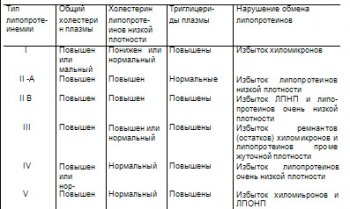
Классификация гиперлипопротеинемий представлена в табл 1
Taбл.1 Классификация гипераипопротеинемии (ВОЗ)
ХС ЛПНП (мг/дл) = общий ХС - ХС ЛПВП - (триглицериды/5);
или
ХС ЛПНП (ммоль/л) = общий ХС - ХС ЛПВП - (триглицериды/22)
В 1984 г Национальный институт здоровья США опубликовал следующие показания для перехода к медикаментозной гиполипидемической терапии неэффективность антиатеросклеротической диеты;
уровень холестерина в крови выше 220 мг/дл (5 6 ммоль/л) для пациентов старше 40 лет.
Европейское общество по изучению атеросклероза (1987) ре-комендует начинать гиполипидемическую медикаментозную терапию в сочетании с диетой при уровне холестерина в крови 250 мг/дл (6 5 ммоль/л) Задача лечащих врачей - добиться снижения уровня холестерина в плазме до 200 мг/дл (5 2 ммоль/л)
Медикаментозная терапия атерогенных дислипопротеинемий производится с учетом имеющегося у больного типа гиперлипидемии.
Основные липиды в крови человека — это триглицериды, фосфолипиды, холестерин и его эфиры. Практически все они синтезируются в печени и дистальной части тонкой кишки Они циркулируют в крови в форме макромолекулярных комплексов, называемых липопротеинами, которые содержат белковую часть — апопротеины (апо) и липидную часть
Различают следующие классы липопротеинов:
хиломикроны, содержащие преимущественно триглицериды и осуществляющие их транспорт из кишечника в кровь;
липопротеины очень низкой плотности (пре-β-ЛП,ЛПОНП), которые содержат преимущественно триглицериды, в меньшей степени - холестерин и являются главной транспортной формой эндогенных триглицеридов;
липопротеины низкой плотности (β-липопротеины, ЛПНП) — основной класс липопротеинов, переносящих холестерин; содержат преимущественно холестерин, в меньшем количестве — триглицериды, синтезируются в печени, а также образуются в плазме крови при распаде ЛПОНП;
липопротеины промежуточной плотности (ЛППП) - образуются как промежуточный продукт на пути превращения ЛПОНП в ЛПНП, богаты холестерином и триглицеридами;
липопротеины высокой плотности (ЛПВП, α-ЛП) - образуются в печени, в тонкой кишке, богаты фосфолипидами, белком, играют основную роль в удалении холестерина из тканей организма, т.е
обладают антиатерогенным эффектом;
липопротеин (а) — ЛП(а), образуется исключительно в печени, близок к ЛПНП но содержит больше белка, в том числе и специфического Пре-β-ЛП,β-ЛП, ЛППП,ЛП(а) являются атерогенными, способствуют развитию атеросклероза Высокий уровень ЛП(а) коррелирует с высокой частотой развития ИБС
В настоящее время установлено, что аполипопротеин Е является фактором риска коронарного атеросклероза Аполипопротеин Е синтезируется в печени, осуществляет перенос холестерина и его эфиров между ЛПОНП и ЛПВП, является маркером ЛППП и играет большую роль в формировании гиперлипопротеинемии III типа
Нарушения обмена липопротеинов при атеросклерозе имеют следующие особенности:
повышение содержания в крови холестерина, триглицеридов,
повышение уровня в крови ЛПНП ЛПОНП апо-β, изофор-мы апо-Е4, ЛП(а),
снижение содержания в крови уровняЛПВП-(а-ЛП)и апо-А
Следует подчеркнуть, что нормальное или сниженное содержание в крови холестерина не является абсолютным показателем отсутствия активного атеросклеротического процесса в артериях
До начала медикаментозной терапии атерогенных дислипопротеинемий необходимо определить содержание в крови холестерина, триглицеридов и произвести фенотипирование гиперчипопротеинемий
Классификация гиперлипопротеинемий представлена в табл 1
Taбл.1 Классификация гипераипопротеинемии (ВОЗ)

Медикаментозная терапия атерогенных гиперлипопротеинемии проводится путем назначения антиатерогенных (гиполипидемических) средств.
Антиатерогенные (гиполипидемические) средства — это препараты, снижающие патологически высокий уровень в крови атерогенных липопротеинов, и, следовательно, холестерина общего, холестерина липопротеинов низкой и очень низкой плотности, триглицеридов.
Гиполипидемические средства (никотиновая кислота, ловастатин, гемфиброзил и пробукол) включены в "Перечень жизненно необходимых и важнейших лекарственных средств" в России (1992).
Классификация антиатерогенных (гиполипидемических) средств
1.Анионообменные смолы или секвестранты желчных кислот и средства, подавляющие абсорбцию холестерина в кишечнике.
2.Никотиновая кислота (ниацин) и ее производные.
3.Пробукол,
4. Фибраты или производные фибровой кислоты.
5.Ингибиторы 3-гидроксиметил-глютарил-коэнзим-А-редуктазы (ГМК-КоА-редуктазы), или вастатины (или статины).
В докладе комитета экспертов Национальной образователь-ной программы по холестерину (НОПХ) США (1993) гиполипидемические средства предложено классифицировать следующим образом:
• основные гиполипидемические средства (секвестранты желчных кислот, никотиновая кислота, ингибиторы редуктазы ГМГ-КоА — статины);
• прочие средства (фибраты, пробукол).
Гиполипидемические средства можно классифицировать с учетом их основного механизма действия:
I. Препараты, препятствующие образованию атерогенных липопротеинов:
• статины (вастатины);
• производные фибровой кислоты;
• никотиновая кислота;
• пробукол;
• бензафлавин.
II. Препараты, тормозящие всасывание холестерина в кишечнике:
• секвестранты желчных кислот;
• гуарем.
III. Физиологические корректоры липидного обмена, содержащие эссенциальные фосфолипиды и ненасыщенные жирные кислоты, повышающие уровень ЛПВП:
• эссенциале;
• липостабил.
