Классическая оперативная техника
Cуть
операции заключается в препарировании и отделении кожи и подкожной жировой
клетчатки от подлежащих тканей на различном протяжении в области лица и шеи.
Для облегчения препарирования выполняют нетугую инфильтрацию подкожного слоя
0,5% раствором лидокаина с добавлением адреналина гидрохлорида или
норадреналина гидротартрата в концентрации 1:200 000. Следует быть осторожным
при введении раствора в области края нижней челюсти во избежание попадания его
в ствол краевой (V) ветви лицевого
нерва.
После
инфильтрации нужно подождать 10 –15 мин до наступления спазма сосудов подкожной
жировой клетчатки.
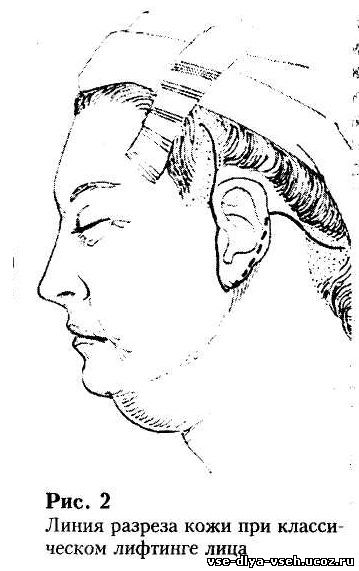
Линия разреза кожи начинается в области виска на 3 – 4 см выше уровня брови, опускается вниз и кпереди от уха, огибает дольку уха, поднимается вверх в заушной складке чуть выше уровня козелка, проходит горизонтально, до линии роста волос и опускается косо вниз параллельно линии роста волос (рис.2).
Препарирование
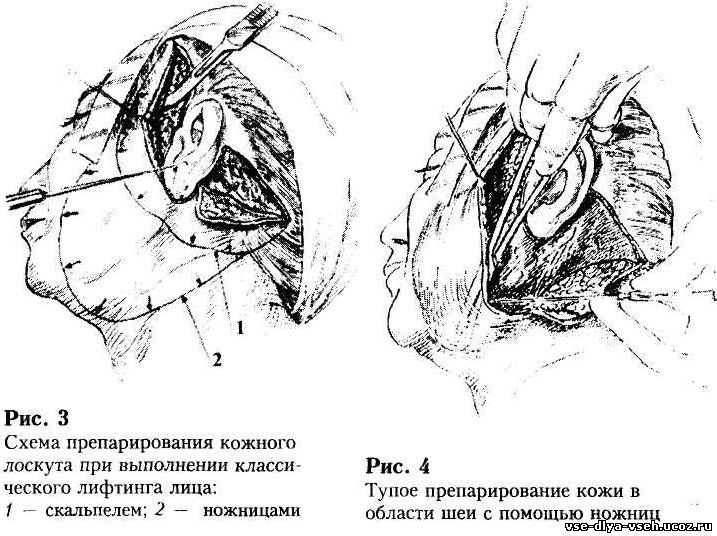
кожи в пределах отмеченной области выполняют с помощью сепаровочных ножниц.
Иногда первые 1,5 см кожи удобнее отслоить с помощью скальпеля. Тонкий слой
подкожной жировой клетчатки поднимается вместе с кожным лоскутом. Отслойку кожи
выполняют в направлении к средней линии лица и шеи на протяжении, не доходя 1
см до латерального угла рта и глаза, а также средней лини шеи (рис.3, 4).
С
помощью биполярного коагулятора, установленного на невысокий уровень мощности,
выполняют тщательный гемостаз. Коагуляцию сосудов следует проводить следующим
образом: кровоточащий сосуд захватывают без посторонних тканей кончиками
пинцета и слегка приподнимают. Нажатие на педаль должно быть коротким. Сосуд
осторожно отпускаются только после прекращения давления на педаль. Таким
образом можно коагулировать сосуд с
первого раза и избежать образования большого количества ожогового струпа.
Кровотечение из мелких сосудов останавливают путем легкого прижатия салфеткой,
смоченной изотоническим раствором натрия хлорида. Атравматичность техники при
операциях на лице является залогом успешного результата и снижает вероятность
повреждения магистральных сосудов и нервов.
Края
кожного лоскута захватывают острыми крючками, избегая чрезмерного натяжения и
травматизации кожи инструментом.
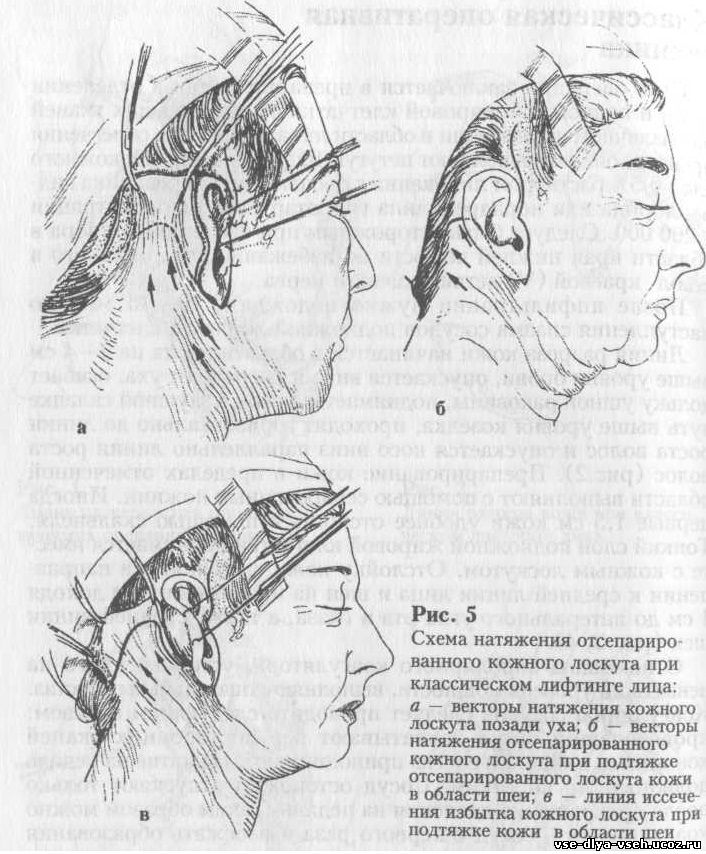
Кожный лоскут натягивают с умеренным усилием в направлении кзади и кверху и рассекают избыток кожи в области виска и позади уха (рис.5) после чего накладывают фиксирующие (ключевые) швы у верхнего края уха и в области сосцевидного отростка (рис.6).
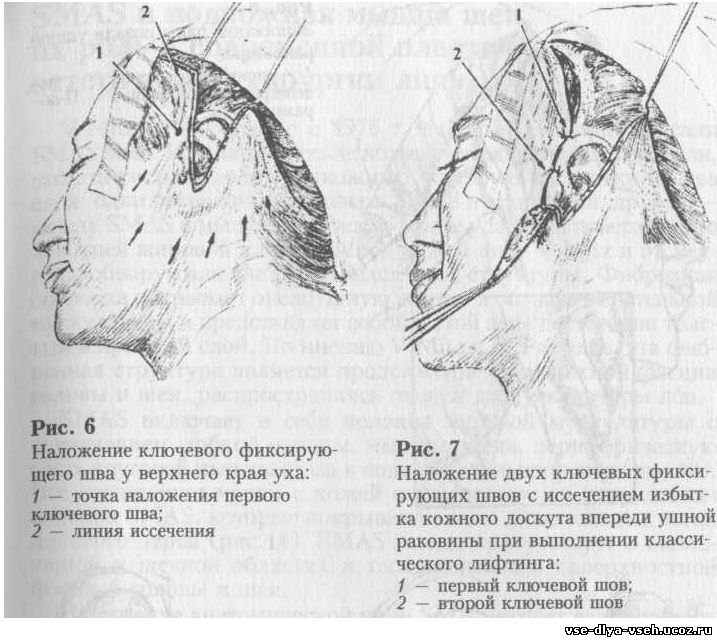
Натягивая край лоскута острым однозубым крючком, определяют и
иссекают его избыток. В области дольки уха иссечение кожи должно быть
минимальным, чтобы в процессе заживления раны избежать ее деформации и смещения
книзу. Накладывают несколько фиксирующих швов на подкожную жировую клетчатку
рассасывающимся шовным материалом (максон 4-0, дексон 4-0 –рис.7). Проводят
контроль гемостаза. Зашивают кожу. В волосистой части головы тщательно
сопоставляют края раны подкожными швами, чтобы избежать растягивания
послеоперационного рубца и образования безволосой полоски кожи в области виска
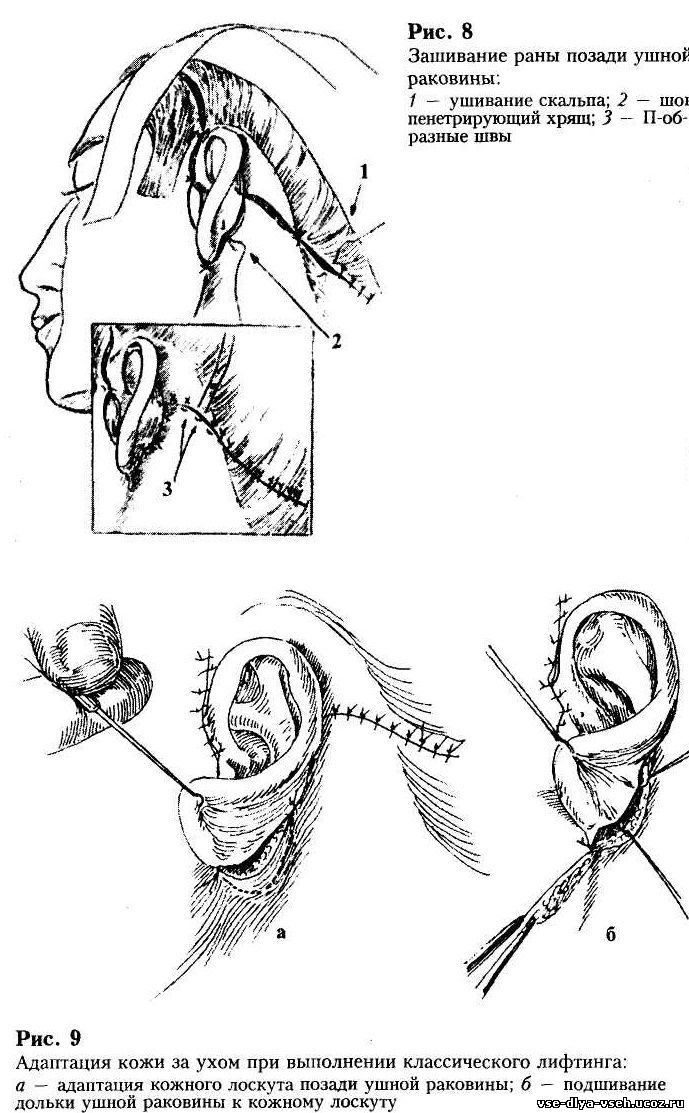
(рис.8). Рану впереди уха лучше зашивать внутрикожным непрерывным швом,
используя нейлон 4-0.
Края
раны в заушной области аккуратно адаптируют П-образными швами, оставшуюся часть
зашивают непрерывным внутрикожным швом, применяя нейлон 4-0, – рис.9.
В височной и заушной областях оставляют резиновые выпускники или активные дренажи на 24 – 48 ч. При наложении асептической повязки бинт накладывают без натяжения, чтобы избежать избыточного отека тканей лица. Сразу после операции рекомендуют прикладывать холод. Эту процедуру повторяют три раза по 15 мин с интервалом 15 мин.
Описанная техника считается классической, но она уже несколько устарела. Методика не позволяет устранить изменения SMAS и шеи.
