ИНФАРКТ МИОКАРДА — тяжелое заболевание сердца, обусловленное острой
недостаточностью его кровоснабжения, с возникновением очага некроза в сердечной
мышце; важнейшая клиническая форма ишемической болезни сердца.Главные факторы патогенеза: коронаротромбоз (острая закупорка просвета
артерии), приводящий к крупноочаговому, чаще к трансмуральному некрозу миокарда;
коронаростеноз (острое сужение просвета артерии набухшей атеросклеротической бляшкой,
пристеночным тромбом) с крупночаговым, как правило, инфарктом миокарда; стенози
рующий распространенный коронаросклероз (резкое сужение просвета 2 — 3 коронарных
артерий) на фоне значительно выраженного миокардиосклероза с развитием преимущест
венно мелкоочаговых сердечных инфарктов.Симптомы, течение. При неосложненном течении выделяют 3 периода: острый
(включающий ангинозный приступ) — 7 — 10 дней; подострый, в котором завершается
репарация некротизированного миокарда, — 2 —4 нед; функционально-восстановительный —
4—6 нед. Началом инфаркта считают дату приступа интенсивной и продолжительной
(более 30 мин, нередко многочасовой) загрудинной боли (ангинозное состояние),
не купирующейся повторными приемами нитроглицерина; реже в картине приступа преобладает удушье или боль сосредоточивается в подложечной области (астматическая
и гастралгическая формы). Осложнения острого приступа: кардиогенный шок, острая
левожелудочковая недостаточность сердца, вплоть до отека легких, тяжелые тахиаритмии
с артериальной гипотензией, внезапная клиническая смерть вследствие фибрилляции,
реже — асистолии желудочков сердца.В остром периоде наблюдаются: артериальная гипертензия (часто значительная),
нормализующаяся после стихания болей и не требующая применения лекарств; учащение
пульса (не всегда); повышение температуры Тела (с 2 —3-х суток); гиперлейкоцитоз,
сменяющийся стойким повышением СОЭ; в сыворотке крови — преходящий при росте гликемии, азотемии, активности ферментов — креатинкиназы и ее миокардиального
изофермента (в пределах первых 48 ч), АсАТ (в пределах 72 ч), ЛДГ и ее изофермента
ЛДГ, (в пределах 5 сут); эпистенокардиальный перикардит (боль в области грудины,
особенно при дыхании, нередко — шум трения перикарда, выслушиваемый у левого края
грудины).На ЭКГ типичны и доказательны: уширенные (>0,04 с) Q-зубцы, падение вольтажа
зубцов R или возникновение QS-формы желудочкового комплекса (иногда лишь спустя
24 — 48 ч и даже 3 — 5 сут от начала инфаркта) в отведениях, соответствующих преиму
щественной локализации очага поражения в сердечной мышце. Около '/4 всех крупноочаговых инфарктов миокарда либо не сопровождаются доказательными изменениями
на ЭКГ (особенно при повторных инфарктах, при внутрижелудочковых блокадах), либо
такие изменения выявляются лишь в дополнительных отведениях.Осложнения острого периода: эйфория, некритичное поведение, вплоть до психотического состояния; возобновление болей в груди вследствие рецидива инфаркта, появления
фибринозного перикардита, резких колебаний частоты и правильности ритма сердца,
присоединения инфаркта легкого (плеврит!) либо формирующегося внешнего разрыва
миокарда; пароксизмы тахиаритмий, а также ранние (вблизи зубца Т предшествующего
кардиокомплекса), политопные и групповые желудочковые экстрасистолы; атриовентрикулярная блокада II —III степени; синдром слабости синусового узла; аневризма левого
желудочка; внезапная смерть (аритмия терминального характера или разрыв сердца
с гемотампонадой перикарда); острая сердечная недостаточность (иногда прогрессирующая); кардиогенный шок; тромбоэмболии в системе легочной артерии. Редкие осложнения :
эмболический инфаркт головного мозга; тромбоэмболии ветвей брыжеечной артерии;
профузное кровотечение из острых трофических язв слизистой оболочки желудка,
кишечника; острое расширение желудка; эмболия артерий нижних конечностей; «постинфарктный синдром» (Дресслера); разрыв миокарда межжелудочковой перегородки;
разрыв папиллярной мышцы.Сердечная недостаточность нередко проявляется впервые лишь тогда, когда больной
начинает ходить, и оказывается причиной «поздних» инфарктов легких.Диагноз инфаркта миокарда доказателен при одновременном наличии у больного :
клинической картины ангинозного приступа (или астматического его эквивалента);
гиперферментемии в типичные сроки; характерных изменений на ЭКГ. Типичная
клиническая картина приступа с появлением — в характерной последовательности —
гиперлейкоцитоза, гипертермии, увеличенной СОЭ, признаков перикардита заставляет
предполагать инфаркт и проводить лечение больного даже в том случае, если на ЭКГ
отсутствуют доказательные для инфаркта изменения; диагноз подтверждается анализом
дальнейшего течения болезни (выявление гиперферментемии, осложнений, в особенности
левожелудочковой недостаточности сердца). Подобным же образом обосновывается
ретроспективное диагностическое предположение об инфаркте миокарда, осложняющем
течение других болезней или послеоперационного периода. Для диагноза мелкоочагового
инфаркта необходимо наличие у больного названных выше 3 компонентов, но интен
сивность и продолжительность болевого приступа, реактивные сдвиги со стороны крови,
температуры тела, ферментов сыворотки, а также изменения на ЭКГ выражены
обычно в меньшей степени. Достоверность диагноза, основанного лишь на появлении
отрицательных зубцов Т на ЭКГ в отсутствие убедительных клинико-лабораторных
данных, сомнительна.Как правило, мелкоочаговый инфаркт наблюдается у лиц, много лет страдающих
ишемической болезнью сердца и кардиосклерозом с различными его осложнениями,
число и тяжесть которых, а также наклонность к рецидивированию возрастают
с присоединением инфаркта, чем и определяются как продолжительность и отягощенность
течения последнего, так и серьезность ближайшего и отдаленного его прогнозов. Если
он возникает в ранней, начальной фазе ишемической болезни сердца, то нередко
оказывается предвестником тяжелого трансмурального инфаркта сердца, развивающегося
несколько дней (недель) спустя. Этими двумя особенностями определяются клиническая
и прогностическая оценки мелкоочагового инфаркта и выбор тактики лечения. Дифферен
циальный диагноз инфаркта миокарда проводится: с перикардитом; эмболией легочной
артерии; со спонтанным пневмотораксом; с массивным внутренним кровотечением;острым панкреатитом; расслаивающей гематомой аорты; мелкоочаговый инфаркт мио
карда отличают от коронарогенной очаговой дистрофии миокарда, от дисгормональной
(климактерической) кардиопатии .Основные принципы лечения. При ангинозном состоянии: нитроглицерин (0,0005 г
в таблетке или 2 капли 1% спиртового раствора) в полость рта неоднократно; с целью
анальгезии в/в (не п/к и не в/м!) с 20 мл 5 — 10% раствора глюкозы, 1—2 мл 2% раствора
промедола, 1—2 мл 50% раствора анальгина и 1 мл 1% раствора димедрола либо
(в отсутствие брадикардии, артериальной гипотензии) 1 мл 0,25% раствора дроперидола
и 1 мл 0,005% раствора фентанила (Комбинация соответствует 1 мл таламонала),
либо (в отсутствие артериальной гипертензии) 30 мг, т. е. 1 ампула пентазоцина (форт-
рал). Потенцируют анальгезию: ингаляция смеси закиси азота и кислорода (1 : 1);
введение в/в медленно (!) 20 мл 20% раствора натрия оксибутирата (гамма-оксимасляная
кислота); введение однократно в/в 10000 ЕД гепарина. Не следует спешить с гипотензив
ными мерами при артериальной гипертензии.В стационаре лечение начинают с капельной инфузии поляризующей смеси (500 мл
10% раствора глюкозы 4- 1,5 г калия хлорида 4- 10— 12 ЕД инсулина), в сочетании с которой
можно вводить и гепарин, и сердечные гликозиды и другие препараты либо капельно, либо
(экстренно!) шприцем струйно, пережимая и пунктируя трубку инфузионной системы;
для инфузий целесообразно применять постоянный интравенозный катетер. Лечение
гепарином (в отсутствие противопоказаний) оправдано как при предынфарктной стенокар
дии, так и в ранние сроки (примерно 6 — 48 ч) нфаркта; препарат вводят в/в через
каждые 4 ч на протяжении 5 — 8 сут; начальная доза 10000 ЕД, последующие дозы
корригируют, определяя перед каждой инфузией свертываемость крови и добиваясь
замедления ее в 2 — 3 раза против исходной. Введение гепарина в/м не рационально.
Завершая лечение гепарином, переходят к инъекциям его в подкожный жировой слой
передней брюшной стенки по 7500—5000 ЕД 4 — 3 — 2 раза в сутки, затем назначают на
несколько недель дипиридамол (курантил) по 0,025 г 3 — 4 раза в день или ацетилсалицило
вую кислоту по 0,5 г 3 раза в день (контроль реакции кала на кровь!). Тромболи-
зирующие препараты (фибринолизин, стрептолиаза и др.) применяют лишь в специализированных отделениях.При неосложненном течении в остром периоде продолжают введение поляризующей
смеси (300 — 500 мл в день), особенно при терапии гепарином; в зависимости от уровня
АД — либо нитраты (эринит или нитросорбид по 1 таблетке днем каждые 4 — 5 ч), либо
кордиамин по 2 мл подкожно, по показаниям. Активность больного в постели — с первых
дней, присаживание — с 7—10-го дня, вставание и ходьба в палате — на 3 —4-й нед.
Следует применять эластичное бинтование ног, особенно у тучных больных (не массаж!).
Сроки перевода больного на режим амбулаторной или санаторной реабилитации, а также
возвращения к работе и трудоустройство (по заключению ВТЭК) определяются индиви¬
дуально.Лечение осложнений. При частых желудочковых (особенно политопных)
экстрасистолах применяют 10—20 мл 1% раствора ксикаина (ксилокаин, лидокаин) в/в
струйно, медленно, до достижения эффекта; затем ту же дозу капельно, с поляризующей
смесью, длительное время (с превентивной целью); назначают также анаприлин (обзидан,
индерал) внутрь (не в/в!) по 10 — 20 мг 2 — 4 раза в день; единичные экстрасистолы не тре
буют лечения. При пароксизме желудочковой тахисистолии немедленный электроимпульс
(разряд дефибриллятора) предпочтительнее попыток лекарственной терапии (ксикаином,
мезатоном, новокаинамидом). При суправентрикулярных экстрасистолах — капельная
инфузия поляризующей смеси; при пароксизмах суправентрикулярной тахикардии,
мерцания или трепетания предсердий, если они вызывают симптомы сердечной и сосуди-
стой недостаточности, та же инфузия в сочетании с 1 мл 0,025% раствора дигоксина
(не коргликона!) и 1—2 мл 25% раствора кордиамина в/в; в отсутствие таких
симптомов — наблюдение, так как эти виды аритмий обычно скоропреходящи.При атриовентрикулярной блокаде II — III степени изадрин (новодрин) 0,005 г (рассосать
таблетку во рту) или орципреналина сульфат (алупент) 0,02 г (рассосать) либо в/в, капель
но в виде 1 —2 мл 0,05% раствора в 200—300 мл изотонического раствора натрия хлорида
со скоростью 12— 16 капель в минуту; продолжительность и повторность применения уста-
навливают в зависимости от сдвигов в степени блокады. В специализированных отделе
ниях — превентивное введение электрода для эндокардиальной электрокардиостимуляции.
Блокада ветви пучка Гиса обычно не требует специального медикаментозного лечения.При первых, даже минимальных признаках острой сердечной, чаще левожелудочковой
недостаточности в любом из периодов заболевания показано применение сердечных
гликозидов (коргликон, дигоксин, строфантин с поляризующей смесью капельно в/в;
предпочтительно вводить малые дозы препаратов неоднократно на
протяжении суток, контролируя их переносимость миокардом и эффективность; при
желудочковой экстрасистолии — сочетать с введением ксикаина; диуретики (гипотиазид) —
лишь при отчетливых застойных явлениях и в отсутствие артериальной гипотензии.При отеке легких — 1 мл 1% раствора морфина или 1 мл 2% раствора пантопона в/в,
струйно; в/в (в отсутствие признаков шока!) 6 — 8 мл 1% раствора фуросемида, после
чего капельно 0,5 мл 0,05% раствора строфантина в 50 мл раствора глюкозы или
поляризующей смеси, вводят ускоренно (примерно за 4 —5 мин); при надобности повторяют
капельное введение строфантина по 0,25 — 0,3 мл; вместо морфина можно ввести дроперидол (1—2 мл 0,25% раствора в/в). Только при резком повышении диастолического
АД применяют регулируемое (опасность коллапса) его снижение капельным внутривенным
введением смеси из 5 мл 5% раствора арфонада и 250—300 мл раствора глюкозы, скорость которого (число капель в минуту) подбирают измерением АД каждые 1—2 мин.
При набухании шейных и других вен (высокое венозное давление крови) показано
кровоизвлечение в объеме 300 — 400 мл (если нет анемии!). Полезны ингаляция кислорода
с парами 70° этилового спирта (подогретого), а также жгуты на бедра на 20 — 30 мин
(не пережимать артерии!).При кардиогенном шоке, т. е. при анурии или олигурии (менее 8 капель мочи
в 1 мин по катетеру) и артериальной гипотензии, сочетающихся, в отличие от других
видов шока, с острой сердечной недостаточностью (застойные явления в легких с одыш
кой, цианозом; синдром малого сердечного выброса; отек легких), необходимо прежде
всего купировать ангинозную боль (см. выше); ввести строфантин в дробных дозах
в/в капельно; преднизолон в ампулах по 30 мг —2 —3 ампулы одномоментно в/в;
в отсутствие застойных явлений в легких — реополиглюкин 100 — 200 — 300 мл в/в с осто¬
рожностью (опасность отека легких); при систолическом АД ниже 50 — 60 мм рт. ст.
(неизбежность ацидоза) вводят в/в 8,4% раствора натрия гидрокарбоната по 70 —
100 мл каждые 20—30 мин; применение норадреналина нежелательно. Прогноз крайне
серьезен, в особенности при сочетании с отеком легких. Признаком преодоления кар
диогенного шока служит возобновление диуреза в объеме 16 и более капель в минуту
(но не уровень АД!). В специализированных отделениях выбор тактики лечения шока
облегчается наличием информации о давлении в легочной артерии, объеме циркулирую
щей крови, параметрах центральной гемодинамики, оксигенизации и pH крови, величине
минутного диуреза, о рентгенографической картине кровенаполнения легких и других
данных.При тромбоэмболии ветвей легочной артерии гепаринотерапия необходима тем более,
чем более достоверен диагноз; ее следует сочетать с лечением недостаточности сердца
(нередко латентной), являющейся причиной периферического, часто бессимптомного
флеботромбоза (источник тромбоэмболий). В специализированных отделениях проводится
тромболизирующая терапия.
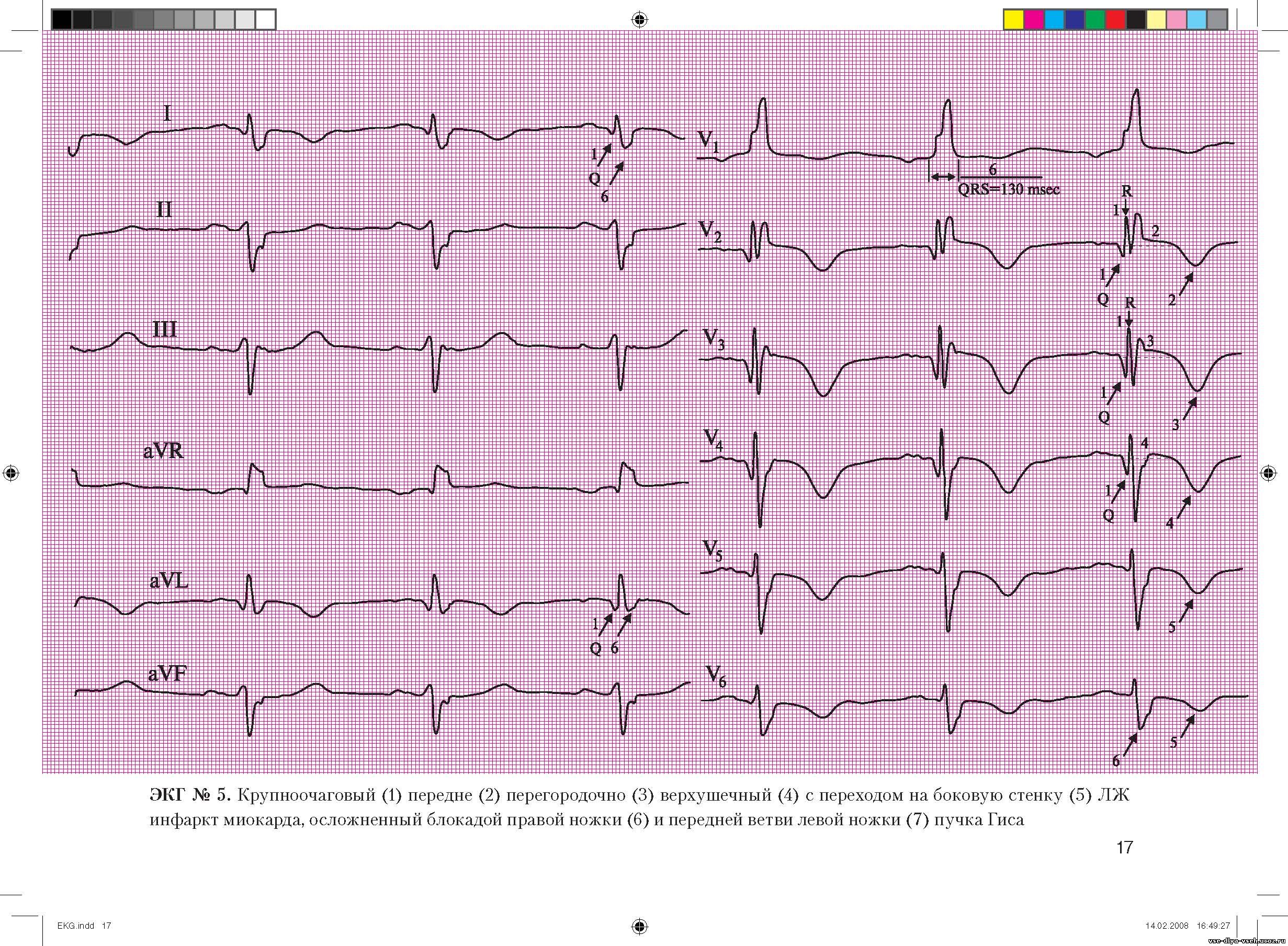
Изменения на ЭКГ при Инфаркте Миокада