Сразу после рождения ребёнка у женщин с резус-отрицательной кровью или резус-сенсибилизацией необходимо произвести определение резус-принадлежности и группы крови новорождённого, содержания Hb и билирубина в крови, взятой из пуповины.
В раннем неонатальном периоде выделяют три основные клинические формы ГБН:
• гемолитическая анемия без желтухи и водянки;
• гемолитическая анемия с желтухой;
• гемолитическая анемия с желтухой и водянкой.
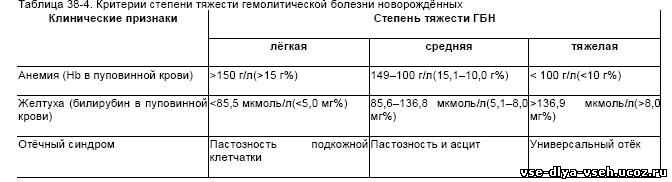
Гемолитическая анемия без желтухи и водянки — наиболее лёгкая форма заболевания. У детей при рождении отмечается бледность кожных покровов, в крови снижен уровень Hb (менее 140 г/л). Желтуха отсутствует или проявляется на 2–3-и сут, выражена незначительно и исчезает к 7–10-му дню. Гемолитическая анемия с желтухой встречается наиболее часто и характеризуется желтушным окрашиванием кожных покровов и слизистых оболочек при рождении или вскоре после рождения (в отличие от физиологической желтухи, которая проявляется на 2–3 сутки). Отмечается увеличение печени и селезёнки; наряду со снижением Hb в периферической крови новорождённого наблюдается гипербилирубинемия. Без проведения лечебных мероприятий в ближайшие 2–3 дня интенсивность желтухи нарастает, общее состояние ухудшается, появляются симптомы билирубиновой интоксикации (вялость, снижение врождённых безусловных рефлексов, приступы апноэ). Возможно развитие билирубиновой энцефалопатии (ядерной желтухи): беспокойство, усиление тонуса разгибательной мускулатуры, тонические судороги, симптом «заходящего солнца». Гемолитическая анемия с желтухой и водянкой является наиболее тяжёлым проявлением заболевания, нередко заканчивающейся внутриутробной гибелью плода или смертью новорождённого. При этой форме наблюдаются выраженная анемия и тромбоцитопения, генерализованные отёки, скопление жидкости в серозных полостях (асцит, гидроперикард, гидроторакс) и геморрагический синдром. Печень, селезёнка резко увеличены и уплотнены вследствие наличия очагов экстрамедуллярного кроветворения. ГБН классифицируется также по степени тяжести в зависимости от выраженности гемолиза (табл. 38-4).
ЛЕЧЕНИЕ
Лечение изосерологической несовместимости крови матери и плода не проводят. К настоящему времени признаны неэффективными методы, «снижающие» степень сенсибилизации (уровень титра АТ): неспецифическая десенсибилизирующая терапия, трансплантация кожного лоскута от мужа, гемосорбция, плазмоферез. Лечение ГБП состоит во внутрисосудистой гемотрансфузии плоду при среднетяжёлой и тёжелой анемии. Внутриутробное переливание крови повышает уровень Hb и Ht, снижает риск развития отёчной формы ГБП и позволяет пролонгировать беременность. Кроме того, переливание плоду отмытых эритроцитов способствует ослаблению иммунного ответа организма беременной за счёт снижения относительного количества резус- положительных эритроцитов и поддержанию Ht плода на уровне выше критического. Для внутрисосудистой гемотрансфузии проводят кордоцентез и осуществляют забор крови плода для определения предтрансфузионного Ht плода. После получения пробы плодовой крови рассчитывают необходимый объем трансфузии с учётом уровней Ht плода, донорской крови и срока беременности. Для внутриутробного переливания крови используют эритроцитную массу (отмытые эритроциты 0(I) группы резус-отрицательной крови), скорость введения не должна превышать 1–2 мл/мин. С целью оптимизации условий проведения трансфузии возможно проведение миорелаксации плода введением раствора ардуана; для борьбы с отёчным синдромом гемотрансфузию сочетают с переливанием 20% раствора альбумина. По окончании гемотрансфузии производят контрольный забор крови плода для определения посттрансфузионного Ht и Hb с целью оценки эффективности процедуры. Необходимость повторных гемотрансфузий определяется сроком беременности. При решении вопроса о сроках проведения повторных гемотрансфузий учитывают показатели максимальной систолической скорости кровотока в средней мозговой артерии плода.
Внутриутробные переливания крови могут проводиться неоднократно до 32–34 нед беременности, после этого гестационного возраста решают вопрос о досрочном родоразрешении.
Лечение ГБН. Лёгкая форма ГБН требует ежедневного контроля уровня Hb, Ht и билирубина. По показаниям проводят коррекцию анемии резус-отрицательной эритроцитарной массой, соответствующей группе крови новорождённого. Эритроцитную массу следует переливать через катетер, введённый в центральную или периферическую вену, с помощью шприцевого насоса со скоростью 10–12 мл/ч, желательно под контролем АД, ЧСС и диуреза. Показана также инфузионная терапия, направленная на дезинтоксикацию организма новорождённого, повышение билирубиносвязывающей способности альбумина крови и коррекцию метаболических нарушений. В состав инфузионных сред включаются следующие растворы: 10% раствор глюкозы, 5% раствор альбумина по 8–10 мл/кг, плазма по 10–15 мл/кг. Общий объём вводимой жидкости должен составлять 100–150% физиологической потребности новорождённого. Параллельно проводят фототерапию, которая направлена на разрушение в коже новорождённого непрямого билирубина до его водорастворимых дериватов. Для светолечения используют лампы дневного или синего света с длиной волны 460–480 нм. Фототерапию проводят в кювезе в непрерывном или импульсном режиме. Лечение детей с ГБН средней тяжести, помимо вышеуказанных инфузионной терапии и фототерапии включает также внутрижелудочное капельное (со скоростью 10–12 мл/ч) введение жидкости в целях предотвращения холестаза и абсорбции билирубина, экскретируемого в кишечник. Общий объём жидкости должен составлять 60–70 мл/кг массы тела (плазма 10–15 мл/кг, раствор 25% магния сульфата 5–8 мл/кг, 4% раствор хлористого калия 5–8 мл/кг, 5% раствор глюкозы).
Основным методом лечения гипербилирубинемии у новорождённого является заменное переливание крови. Заменное переливание крови делят на раннее (в 1–2-е сут жизни) и позднее (с 3-х суток жизни). Раннее заменное переливание крови проводят с целью выведения из кровотока новорождённого билирубина и заблокированных АТ эритроцитов, повышения уровня Hb. Целью позднего заменного переливания крови является, в основном, предупреждение билирубиновой интоксикации.
Показания к раннему заменному переливанию крови:
• содержание общего билирубина в пуповинной крови более 100 мкмоль/л;
• почасовой прирост билирубина более 10 мкмоль/л для доношенного ребёнка, почасовой прирост 8 мкмоль/л для недоношенного ребёнка.
Показания к позднему заменному переливанию крови:
• содержание общего билирубина более 308–340 мкмоль/л у доношенного ребенка и более 272–290 мкмоль/л у недоношенного ребёнка массой тела более 2 кг. При ГБН, вызванной резус-конфликтом, для заменного переливания крови используют одногруппную резус- отрицательную кровь или смесь резус-отрицательной эритроцитарной массы и одногруппной с ребёнком плазмы. При несовместимости по групповым факторам необходимо переливание эритроцитной массы 0(I) группы (соответственно резус-принадлежности ребёнка) и одногруппной плазмы. Прикладывание к груди проводят после уменьшения желтухи и снижения билирубина при общем удовлетворительном состоянии ребёнка, как правило, с 5–6-го дня жизни. АТ, содержащиеся в молоке, не проникают через кишечную стенку в силу своей крупнодисперсности и не оказывают вредного влияния на уровень Hb. При отёчной форме ГБН необходимо немедленное восполнение ОЦК и коррекция уровня Hb для борьбы с выраженной гипоксией и анемией. В связи с сердечно-сосудистой недостаточностью первое заменное переливание крови возможно провести «малым» объёмом из расчёта 60–70 мл/кг эритроцитарной массы.При выраженной дыхательной недостаточности, обусловленной отёком лёгких, показано проведение ИВЛ до купирования лёгочной недостаточности. При выраженном асците лапароцентез проводят под контролем УЗИ. Для предупреждения гипотонии у новорождённого асцитическую жидкость следует выводить медленно. В связи с выраженной СН, обусловленной дистрофией миокарда, показаны терапия сердечными гликозидами по общепринятой методике, ранняя профилактика холестаза. Проведение фототерапии при отёчной форме заболевания ограничено, так как в первые дни жизни у ребёнка наблюдается накопление большого количества прямого билирубина и возможно такое осложнение, как «синдром бронзового младенца».
ТАКТИКА ВЕДЕНИЯ РОДОВ
Способ родоразрешения беременных с резус-сенсибилизацией зависит от состояния плода, срока беременности, паритета и подготовленности родовых путей. При отсутствии клинических признаков тяжёлой формы заболевания плода, сроке беременности, близком к доношенному (свыше 36 нед), и зрелой шейке матки роды ведут через естественные родовые пути. Если заболевание плода расценивают как тяжёлое, то предпочтительнее оперативное родоразрешение, так как КС позволяет избежать дополнительной травматизации больного плода во время родов.
ПРОФИЛАКТИКА РЕЗУССЕНСИБИЛИЗАЦИИ
Решение проблемы резус-сенсибилизации заключается в своевременном проведении профилактических мероприятий, которые включают:
• осуществление любого переливания крови с учётом резус-принадлежности крови пациентки и донора;
• сохранение первой беременности у женщин с резус-отрицательной кровью;
• специфическая профилактика у женщин с резус-отрицательной кровью без явлений сенсибилизации путем введения иммуноглобулина человека антирезус Rho[D] после любого прерывания беременности (роды резус-положительным плодом, аборты, внематочная беременность). Для специфической профилактики резус-сенсибилизации используют иммуноглобулин человека антирезус Rho[D] (специфические АТ). Эффект иммуноглобулина человека антирезус Rho[D] обусловлен механизмом торможения иммунного ответа за счёт связывания имеющихся в организме матери Аг. Препарат вводят по одной дозе (300 мкг) внутримышечно однократно: родильнице не позже, чем через 72 ч после родов (желательно в течение первых двух часов), после искусственного прерывания беременности и при внематочной беременности непосредственно по окончании операции. После КС, ручного отделения плаценты, а также при отслойке плаценты дозу препарата необходимо удвоить (600 мкг). Очень важна также антенатальная профилактика резус-сенсибилизации всем беременным с резус-отрицательной кровью и отсутствием резус-АТ в сыворотке крови. Это обусловлено тем, что трансплацентарный переход эритроцитов плода в материнский кровоток происходит с 28 нед беременности, и начало сенсибилизации может происходить до родоразрешения. Поэтому в 28 нед гестации все неиммунизированные беременные с резус- отрицательной кровью при условии, что отец плода резус-положительный, должны получать профилактически 300 мкг иммуноглобулина человека антирезус Rho[D], который не проходит через плаценту и специально разработан для антенатальной профилактики резус-сенсибилизации. Антенатальную профилактику проводят также после инвазивных процедур (биопсия хориона, амниоцентез, кордоцентез) независимо от срока беременности. Если в 28 нед проводилась профилактика иммуноглобулином человека антирезус Rho[D], то определение резус-АТ в крови беременной не имеет клинического значения! При рождении ребёнка с резус-положительной кровью инъекцию иммуноглобулина человека антирезус Rho[D] осуществляют повторно после родов в течение первых 72 ч.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
Женщины детородного возраста должны знать резус-принадлежность своей крови. Женщины с резус-отрицательной кровью должны быть информированы о целесообразности сохранения первой беременности, а также о необходимости профилактики резус-сенсибилизации путём введения антирезус-иммуноглобулина после абортов и внематочной беременности. При планировании беременности женщине необходимо также знать резус-принадлежность и группу крови отца будущего ребёнка. Все неиммунизированные беременные с резус-отрицательной кровью должны быть осведомлены о необходимости профилактического введения иммуноглобулина человека антирезус Rho[D] после диагностических инвазивных процедур (биопсия хориона, амниоцентез, кордоцентез) в 28 нед беременности, а также после родов (не позже, чем через 72 ч). Женщинам с резус-сенсибилизацией и чрезвычайно отягощённым анамнезом (гибель детей от ГБН) необходимо знать о возможности наступления беременности плодом с резус-отрицательной кровью с помощью ЭКО. При ЭКО в процессе преимплантационной диагностики отбираются и переносятся в матку именно те эмбрионы, которые наследуют материнскую резус-отрицательную кровь. При этом обязательным условием является гетерозиготность отца по резус-фактору (Dd), когда в 50% возможно ожидать, что плод будет с резус-отрицательной кровью.
ПРОГНОЗ
Зависит от тяжести заболевания плода и своевременности начатого лечения при ГБП и ГБН. Более благоприятный прогноз при ГБП и ГБН, обусловленной несовместимостью крови матери и плода по АВ0.
Читайте также Диагностика гемолитической болезни плода
