Общая характеристика заболеваний мочевыводящей системы
Анатомия и физиология мочевыводящей системы
Почки — парный орган, роль которого заключается в выведении из организма всех подлежащих удалению продуктов метаболизма и чужеродных веществ (токсических и др.), в поддержании постоянного обмена внеклеточной жидкости, а также в регулировании ряда функций. Почка имеет форму крупного боба (рис. 75). Ее длина 10–12 см, масса 150–170 г.
Почки располагаются справа и слева от пояснично-грудного отдела позвоночника (на уровне XII грудного, I, II, III поясничных позвонков) вне брюшной полости. Правая почка находится на 2–3 см ниже левой. Над правой почкой находится печень, над левой — селезенка. Верхушка почки (extremitas superior) как бы накрыта надпочечником и прилегает к диафрагме. Почки лежат позади брюшины.
Почки имеют плотную соединительнотканную капсулу (capsula fibrosa), окружены большим слоем жировой ткани (capsula adiposa) и покрыты почечной фасцией. Почечная фасция фиксирует почки к задней брюшной стенке. У почки различают выпуклый — латеральный и вогнутый — медиальный края, переднюю и заднюю поверхности, верхний и нижний полюса.
С медиальной стороны вместительное углубление — синус почки открывается воротами (hilus renalis). Здесь идут почечная артерия и вена (a. et v. renalis) и мочеточник, продолжающийся в лоханку почки (pelvis renalis) (рис. 76). Лежащие между ними лимфатические сосуды прерываются лимфатическими узлами. По сосудам распространяется почечное нервное сплетение.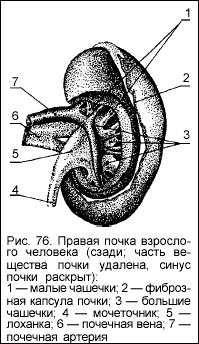
Паренхима почки состоит из двух слоев: наружного — коркового (cortex renalis) и внутреннего — мозгового (medulla renis), отличающегося более ярким красным цветом. В корковом слое находятся клубочки (гломерулы), образованные из разветвлений почечной артерии. Каждый клубочек окружен специальной капсулой (капсула Шумлянского—Боумена). Эта капсула является своеобразным фильтром, через который ненужные организму вещества поступают из клубочков в отходящие от капсулы канальцы. Различают канальцы первого и второго порядка. Они располагаются в корковом и мозговом веществе почки. Канальцы впадают в почечную лоханку. Здесь собирается моча, которая далее выводится через мочеточник.
Согласно фильтрационно-реабсорбционно-секреторной теории, принятой в настоящее время, в процессе мочеобразования выделяют три этапа: фильтрацию в клубочках (безбелковая «первичная моча»), всасывание (реабсорбция) канальцами некоторых составных частей из первичной мочи (воды, хлорида натрия и др.) и канальцевую секрецию — переход ряда веществ из крови в просвет канальцев.
Мочеобразование является отражением многих функций почек, направленных на поддержание постоянства внутренней среды. В полость клубочка за счет фильтрационного давления диффундирует часть воды и плазмы вместе с растворенными в ней неорганическими и кристаллическими органическими веществами с определенной величиной молекул. Жидкость клубочков по составу равнозначна ультрафильтрату плазмы. За 1 минуту в клубочках почек человека образуется в среднем 125 мл фильтрата, а мочи выделяется за 1 минуту всего 1 мл.
Эпителий почечных канальцев по-разному транспортирует различные вещества. Одни из них из просвета канальцев возвращаются в кровь (реабсорбция), другие извлекаются из крови в полость канальца (активная экскреция). В проксимальном отделе канальцев полностью реабсорбируется глюкоза, около 4/5 профильтровавшегося натрия и хлоридов; объем клубочкового фильтрата уменьшается на 7/8. Вещества, которые выводятся из организма, также частично реабсорбируются в проксимальных отделах канальцев. В дистальных отделах канальцев и собирательных трубках происходит образование окончательной мочи.
Кровь непрерывно (около 1 л/мин) проходит через почки, благодаря чему происходит очищение организма от шлаков. Здоровый человек за сутки выделяет не более 2 л мочи. При большом объеме употребляемой жидкости количество выделяемой мочи увеличивается, при сухоядении — уменьшается.
Почки обеспечивают постоянство натрия в крови, являются главным регулятором сохранения водного баланса организма. Кроме того, они осуществляют ангиотоническую функцию. В почках вырабатывается ренин — биологически активное вещество, играющее определяющую роль в регуляции тонуса сосудов и в патогенезе ранних стадий гипертонии. На деятельность почек оказывает влияние центральная нервная система.
Нервно-психические нагрузки могут привести к нарушению процесса мочеотделения. Кроме того, функция почек регулируется гормоном надпочечников — альдостероном и гормоном задней доли гипофиза — антидиуретическим гормоном.
Общая симптоматика заболеваний мочевыводящей системы
Существуют симптомы, характерные для ряда заболеваний органов мочеотделения. Больные, страдающие патологией почек и мочевых путей, часто жалуются на боли в поясничной области, нарушения мочеиспускания, наличие примесей в моче — кровь и др., отеки, головные боли, головокружение. Больных могут беспокоить нарушения зрения, одышка, боли в области сердца, повышение температуры тела, тошнота, рвота, отсутствие аппетита. Следует отметить, что ряд заболеваний почек в течение длительного времени может протекать без симптомов (пиелонефрит, гломерулонефрит, почечнокаменная болезнь).
Болевой синдром при заболеваниях почек обусловлен растяжением почечной капсулы или лоханки. Боли в пояснице могут быть острыми (приступы почечной колики) или постоянными, ноющими (хронический воспалительный процесс). Резкие, остро возникающие односторонние боли в пояснице наблюдаются при инфаркте почки. Они продолжаются от нескольких часов до нескольких дней и постепенно стихают.
Острый пиелонефрит сопровождается сильными постоянными болями, обусловленными растяжением почечной лоханки из-за затрудненного оттока мочи по мочеточнику вследствие его воспалительного отека. Чрезвычайно резкие приступообразные боли в пояснице или ниже по ходу мочеточника наблюдаются при почечной колике, причиной которой служит перегиб мочеточника (при подвижной почке) или его закупорка камнем. При почечной колике боли обычно односторонние, иррадиируют в соответствующее подреберье, а чаще — вниз, по ходу мочеточника, к мочевому пузырю, в мочеиспускательный канал и половые органы. После инъекции атропина, горячей ванны или грелки боли при почечной колике ослабевают. Если почечная колика обусловлена нарушением оттока мочи из подвижной почки, боли могут утихать при перемене положения тела больного.
При паранефрите облегчения болей можно достичь приемом анальгетиков и применением пузыря со льдом на область поясницы. Тупые, ноющие боли в пояснице наблюдаются при остром и хроническом пиелонефрите, абсцессе околопочечной клетчатки, «застойной почке» (при сердечной декомпенсации). Эти боли обусловлены растяжением почечной капсулы вследствие воспалительного процесса и застойным набуханием почечной ткани.
Следующим симптомом, характерным для заболеваний почек и мочевых путей, является нарушение мочеотделения, касающееся изменения количества выделяемой за сутки мочи, а также изменения суточного ритма мочевыведения.
У больных может наблюдаться:
• дизурия (расстройство мочеиспускания);
• полиурия (увеличение суточного количества мочи — более 2 л);
• олигурия (уменьшение объема выделяемой за сутки мочи);
• анурия (полное прекращение выделения мочи почками);
• поллакиурия (учащенное мочеиспускание);
• никтурия (преобладание ночного диуреза над дневным);
• гипостенурия (низкая относительная плотность мочи);
• изурия (выделение мочи в течение суток приблизительно через равные интервалы времени одинаковыми порциями).
Стойкая полиурия в сочетании с гипостенурией является симптомом серьезных почечных заболеваний (хронический нефрит, хронический пиелонефрит и др.), свидетельствующим о развитии почечной недостаточности и снижении реабсорбции в почечных канальцах. Олигурия почечного происхождения наблюдается при остром гломерулонефрите, острой дистрофии почек в результате отравления нефротоксичными ядами и др.
Анурия может наблюдаться при тяжелой форме острого гломерулонефрита, нефронекрозе (отравлении сулемой и др.) При этом в основе анурии лежит нарушение отделения мочи почками (секреторная анурия). Кроме того, анурия может быть вызвана препятствием (опухоль, камень, воспалительный отек) в мочеточнике или мочеиспускательном канале (экскреторная анурия). Экскреторная анурия часто сопровождается почечной коликой.
От анурии следует отличать ишурию — невозможность опорожнить мочевой пузырь вследствие бессознательного состояния, повреждения спинного мозга и др.
У здорового человека в течение дня в среднем происходит 4–7 мочеиспусканий. При этом разовая порция мочи составляет 200–300 мл, а суточное количество выделяемой мочи колеблется от 1000 до 2000 мл. У здоровых людей при сухоядении, употреблении очень соленой пищи, лихорадке, усиленном потоотделении частота мочеиспусканий и количество суточной мочи уменьшается. При обильном питье, охлаждении наблюдается учащенное мочеиспускание в течение дня, ночью потребность в мочеиспускании наблюдается не чаще одного раза.
Дизурия, то есть учащенное, болезненное, затрудненное мочеиспускание малыми порциями, характерна для воспаления мочевого пузыря и др. При поллакиурии необходимость в мочеиспускании наблюдается на протяжении всех суток: и днем, и ночью. Изурия является характерным симптомом хронической почечной недостаточности. Она обусловлена нарушением способности почек регулировать количество и концентрацию мочи в зависимости от действия факторов, влияющих на водный баланс организма (количество принятой жидкости, температура окружающего воздуха и др.).
Почечная никтурия в сочетании с полиурией наблюдается в конечной фазе хронического гломерулонефрита и других хронических почечных заболеваний, осложненных нарушением функций почек. В отличие от почечной, сердечная никтурия обычно сочетается с дневной олигурией. Она наблюдается при сердечной декомпенсации и обусловлена улучшением функций почек в покое.
Нарушение концентрационной функции почек, наблюдающееся в конечной стадии многих хронических почечных заболеваний, проявляется изурией и никтурией в сочетании с изо- и гипостенурией. Так, при выраженном нефросклерозе относительная плотность мочи не превышает 1,000–1,011, то есть приближается к величине относительной плотности первичной мочи.
Важный симптом почечных заболеваний — отеки. Они наблюдаются при остром и хроническом гломерулонефрите, анурии, некротическом синдроме, амилоидозе почек; отеки не характерны для пиелонефрита.
При отеках почечного происхождения наблюдается пастозность или отечность всего тела, особенно лица. Оно становится одутловатым, с набрякшими веками и суженной глазной щелью. Почечные отеки бледные, рыхлые, легко подвижные, могут развиться очень быстро, всего за несколько часов и прежде всего на лице. В выраженных случаях отеки распространяются на туловище и конечности (анасарка). Отеки распространяются и на внутренние органы. Отекает и увеличивается печень (отек печени при заболеваниях почек не бывает таким значительным, как при сердечных отеках). Отечная жидкость скапливается в плевральной и брюшной полостях и в перикарде.
Наличие отека можно определить пальпацией, а также подтвердить волдырной пробой. Для этого в область внутренней поверхности предплечья вводят внутрикожно 0,2 мл изотонического раствора хлорида натрия. При этом образуется волдырь, который у здорового человека рассасывается в течение часа. Чем более выражена «отечная готовность» тканей, тем быстрее происходит рассасывание волдыря.
Для определения динамики отека целесообразно проводить повторное измерение окружности конечностей и живота, определения высоты уровня жидкости в плевральной и брюшной полостях, измерение массы тела больного, а также определять соотношение количества выпитой и выделяемой за сутки жидкости.
В происхождении почечных отеков имеют значение повышение проницаемости стенки капилляров (при нефротическом синдроме), гипопротеинемия (при амилоидозе почек и нефротическом синдроме), задержка в крови и тканях ионов натрия.
Кроме того, отеки могут быстро возникать при остром прекращении (анурия) или резком снижении образования мочи почками (при отравлении сулемой и др.), а также в терминальной стадии некоторых хронических почечных заболеваний (ретенционные отеки). Артериальная гипертония относится к числу наиболее часто встречающихся симптомов заболеваний почек, сопровождающихся нарушением почечного кровообращения. Почечная гипертония может наблюдаться при всех заболеваниях почек сосудистого воспалительного характера: при остром и хроническом гломерулонефрите, сосудистом нефросклерозе, амилоидозе и гломерулосклерозе. Кроме того, почечная гипертония характерна для пиелонефрита, окклюзионных поражений главных почечных артерий, аномалий развития почек, туберкулеза и опухолей почек. Хронические дистрофические поражения почек (амилоидный нефроз и др.) и очаговые нефриты не сопровождаются повышением артериального кровяного давления. Почечная артериальная гипертония характеризуется повышением систолического (до 200 мл рт. ст.) и особенно диастолического давления (до 120 мл рт. ст.); отличается стабильностью, хотя может значительно снижаться под влиянием современных гипотензивных средств. Почечная гипертония сопровождается сужением артерий и расширением вен глазного дна. Значительная и стойкая почечная гипертония может привести к развитию нейроретинита с последующим нарушением зрения. Иногда почечная гипертония приобретает злокачественное течение, при котором артериальное давление достигает крайне высоких цифр (особенно диастолическое давление, которое повышается до 140 мл рт. ст. и выше) и наблюдаются тяжелые изменения глазного дна (кровоизлияния и дистрофические изменения в сетчатке). Злокачественная гипертония особенно часто наблюдается при окклюзионных поражениях почек. Больных с почечной гипертонией беспокоят головная боль, головокружение, боли в области сердца.
Если заболевание почек осложняется развитием почечной недостаточности, то в организме накапливаются продукты белкового распада, в результате чего появляются симптомы общего характера: слабость, снижение работоспособности, ухудшение памяти, нарушение сна. У таких больных может наблюдаться потеря аппетита, тошнота, рвота, понос, сухость и неприятный вкус во рту, ухудшение зрения, кожный зуд, запах изо рта.
Кроме того, имеются мочевые симптомы, характерные для поражения почек или мочевых путей. К ним относятся:
• протеинурия (появление белка в моче);
• гематурия (выделение с мочой эритроцитов);
• пиурия;
• лейкоцитурия;
• цилиндрурия (появление в осадке мочи цилиндров);
• холестеринурия (появление холестерина в осадке мочи);
• снижение суточного диуреза (менее 500 мл) и повышение (более 2000 мл), появление в мочевом осадке большого количества клеток переходного и почечного эпителия.
Моча здорового человека практически не содержит белка. При заболеваниях почек возникают сосудистые нарушения воспалительного характера и структурная дезорганизация базальной мембраны, которые приводят к повышению гломерулярной проницаемости. В результате этих изменений развивается органическая протеинурия почечного происхождения. Следует определять абсолютное количество белка, теряемого больными с мочой. Для этого определяют концентрацию белка в суточном количестве мочи, определяют диурез и вычисляют выделение белка за сутки.
Характерным симптомом заболеваний почек и мочевых путей является гематурия. У больных может выявляться микрогематурия и макрогематурия, выявляемая макроскопически. Примесь эритроцитов в большом количестве придает моче вид «мясных помоев». Гематурия может иметь гломерулярное и негломерулярное происхождение. В первом случае в моче, как правило, содержится большое количество белка, во втором — гематурия сочетается с незначительной протеинурией и носит интермиттирующий характер (большие колебания интенсивности гематурии).
Дифференциальной диагностике происхождения гематурии помогает проба трех сосудов: больной выделяет мочу последовательно в три сосуда. При кровотечении из мочеиспускательного канала наибольшая гематурия наблюдается в первой порции; при кровотечении из мочевого пузыря — в последней порции мочи. При иных источниках гематурии эритроциты равномерно распределяются во всех трех порциях.
Для заболеваний почек и мочевых путей характерна лейкоцитурия. В моче здорового человека могут содержаться нейтрофильные лейкоциты (не более 1–2 в поле зрения). Лейкоцитурия свидетельствует о воспалительных процессах в почках или мочевыводящих путях (уретриты, простатиты, циститы, пиелонефриты). Выявлению источника лейкоцитурии помогает трехстаканная проба Томпсона: больной выделяет в первый стакан начальную небольшую порцию мочи, во второй стакан — основную порцию и в третий — остаток мочи. При уретритах и простатитах лейкоциты преобладают в первой порции мочи. При заболеваниях мочевого пузыря наибольшая лейкоцитурия наблюдается в третьей порции мочи. При поражениях почек лейкоциты равномерно распределены во всех трех порциях мочи. У больных может наблюдаться разложение мочи бактериями внутри или вне мочевого пузыря. При этом моча приобретает характерный аммиачный запах.
При микроскопии мочевого осадка в нем могут быть обнаружены клетки плоского, переходного и почечного эпителия.
Клетки плоского эпителия попадают в мочу из наружных половых органов и не имеют особого диагностического значения. Появление в моче большого количества клеток переходного эпителия свидетельствует о воспалительном процессе в лоханках почек или мочевом пузыре. Наличие в моче клеток почечного эпителия является признаком острых и хронических заболеваний почек (острый и хронический гломерулонефрит, амилоидоз), а также лихорадочных состояний, интоксикаций и инфекционных заболеваний.
При острых и хронических гломеролонефритах и амилоидозе в мочевом осадке можно обнаружить гиалиновые цилиндры. Наличие в моче зернистых цилиндров свидетельствует о дистрофических процессах в канальцах почек. Восковидные цилиндры в моче — характерный симптом хронических заболеваний почек.
Кроме того, в моче могут быть обнаружены липоиды (при амилоидозе, нефротическом синдроме). Если в осадке мочи больного обнаружены форменные элементы, следует определить их количество. С этой целью широко применяется проба Нечипоренко. При этом определяют количество форменных элементов в 1 мл мочи. В данном случае для исследования берется средняя порция мочи, чем исключается попадание гноя из половых органов. Однако эта проба не учитывает диурез, что относится к недостаткам метода. В норме в 1 мл мочи содержится 1000 эритроцитов, 2000 лейкоцитов и 20 гиалиновых цилиндров.
Для выяснения инфекционной природы заболеваний мочевой системы прибегают к бактериологическому и бактериоскопическому исследованию мочи. При бактериурии большое значение имеет определение ее степени и чувствительности микроорганизмов к антибиотикам.
Классификация заболеваний почек
Классификации различных патологических состояний постоянно меняются по мере накопления новых научных знаний. Болезни почек в этом плане не являются исключением. Существует целый ряд их классификаций, многие из которых представляют лишь исторический интерес. Для практических целей можно пользоваться приведенными ниже классификациями.
С учетом патогенетических механизмов представляется целесообразным выделить 7 основных групп заболеваний почек (С. И. Рябов).
I. Иммунные нефропатии:
• гломерулонефриты (идиопатические);
• почки при системных заболеваниях.
II. Инфекционно-воспалительные поражения почек:
• пиелонефриты;
• папиллярный некроз;
• апосистемный нефрит;
• карбункул и абсцесс почки;
• туберкулез почек;
• сифилис почек;
• микозы почек;
• паразитарные заболевания почек;
• поражения почек простейшими.
III. Метаболические нефропатии:
• амилоидоз почек;
• диабетическая нефропатия;
• почка при подагре.
IV. Токсические нефропатии:
• лекарственные нефропатии;
• почки при экзогенных интоксикациях (отравлениях);
• радиационная нефропатия.
V. Вторичные нефропатии:
• почка при расстройствах электролитного обмена;
• почка при недостаточности кровообращения;
• интерстициальный нефрит.
VI. Сосудистые нефропатии:
• злокачественная гипертония;
• нефропатия беременных.
VII. Врожденные болезни почек и мочеточников:
• аномалии почек и мочеточников;
• генетические нефропатии;
• генетические тубулопатии;
• генетические энзимопатии.
Кроме того, по локализации первичного патологического процесса все заболевания почек делят на:
• первичные;
• вторичные.
К первичным относятся заболевания почек, при которых местом исходной локализации патологического процесса являются почки. К этой группе относятся:
• врожденные аномалии и генетические нефропатии;
• диффузные гломерулонефриты инфекционно-аллергической природы;
• пиелонефриты, возникающие при воспалительных процессах в мочевых путях (циститы, пиелиты) в результате распространения инфекции на почечную паренхиму;
• очаговые гломерулонефриты;
• обменно-дистрофические заболевания почек (острые поражения почек при интоксикациях нефротоксичными ядами и шоке; амилоидоз, нефротический синдром, почечнокаменная болезнь и др.;
• опухоли почек;
• травматические поражения почек.
К группе вторичных заболеваний почек относят поражения почек при гипертонической болезни, атеросклерозе, сахарном диабете, подагре, коллагенозах и др. Как первичные, так и вторичные заболевания почек могут осложняться нефросклерозом (сморщенная почка) с развитием почечной недостаточности, которая, в свою очередь, классифицируется по стадиям (табл. 7) и течению.
Таблица 7. Стадии хронической почечной недостаточности (С. И. Рябов, Е.М. Тареев)

Методы клинического исследования органов мочевыводящей системы
Физические методы исследования почек и мочевыводящих путей включают осмотр больного, пальпацию и перкуссию почек, мочеточников и мочевого пузыря.
Осмотр
Осмотр больного позволяет оценить тяжесть его состояния. При тяжелых поражениях почек, сопровождающихся почечной недостаточностью и уремической комой, состояние больного крайне тяжелое, бессознательное. В более легких случаях состояние больного среднетяжелое или легкое.
При осмотре обращают внимание на положение больного. В начальных стадиях многих почечных заболеваний положение больного активное. При уремической коме положение больного пассивное, при некоторых поражение почек — вынужденное (при паранефрите больной лежит на больном боку, нога на стороне поражения согнута в колене и тазобедренном суставе и слегка приведена к животу — псоас-симптом). Уремическая кома и почечная эклампсия сопровождаются судорогами.
При осмотре больного часто выявляются отеки, являющиеся характерным симптомом многих почечных заболеваний (острый и хронический гломерулонефрит, нефротический синдром, амилоидоз почек). Отеки чаще наблюдаются на лице, в более тяжелых случаях распространяются на туловище (анасарка), верхние и нижние конечности. При нефритах обращает на себя внимание одутловатость, пастозность лица и бледность кожных покровов (спазм артериол кожи). Восковидная бледность кожи наблюдается при амилоидозе и липоидном нефрозе.
При осмотре больного следует обращать внимание на наличие высыпаний на коже и слизистых (узелки, геморрагическая сыпь, крапивница и др.), так как изменения со стороны почек могут быть проявлением других заболеваний (коллагенозы, лекарственная аллергия и др.). У больных с хронической почечной недостаточностью при осмотре выявляются симптомы уремии: следы расчесов на коже, сухой, обложенный налетом язык, неприятный запах ацетона, исходящий изо рта и кожи больного (factor uremicus). При осмотре области живота и поясницы чаще не обнаруживается заметных изменений. Однако при опухолях почек большого размера наблюдается выбухание брюшной стенки либо поясничной области на соответствующей стороне. Припухание поясничной области на стороне поражения наблюдается также при паранефрите. Иногда у худых людей наблюдается выбухание надлобковой области за счет переполнения мочевого пузыря при раке или аденоме предстательной железы.
Измерение артериального давления
Физическое обследование больных обязательно должно включать измерение артериального давления. Измерение должно проводиться в разное время суток (утром, днем, вечером). Обязательным является измерение артериального давления на обеих руках, так как некоторая почечная патология сопровождается разной его величиной на левой и правой верхних конечностях (для реноваскулярной гипертонии характерна его разница на 15–20 и более мл рт. ст.).
Перкуссия
Анатомо-физиологические особенности расположения почек затрудняют их исследования с помощью перкуссии и пальпации.
У здоровых людей перкуссия почек невозможна, так как они расположены глубоко за брюшиной, сзади покрыты толстым мышечным слоем, а спереди — петлями кишечника, дающего тимпанический звук. Тупой звук при перкуссии почек определяется лишь в случаях их резкого увеличения, при котором петли кишечника раздвигаются. При исследовании почек гораздо большее значение имеет метод поколачивания — исследующий пальцами или ребром ладони (реже кулаком) правой руки наносит короткие, умеренной силы удары по левой руке, расположенной на поясничной области больного в зоне проекции почек. При этом почки подвергаются сотрясению и в случае их поражения (камни, воспалительные процессы) больной испытывает боль (положительный симптом Пастернацкого). Диагностическая ценность этого метода относительна, поскольку подобные боли при поколачивании могут наблюдаться у больных при миозитах, радикулитах, патологических процессах в позвоночнике.
Перкуссия мочевого пузыря проводится от пупка в направлении сверху вниз, при этом палец-плессиметр передвигается по срединной линии параллельно лонному сочленению. Перкуторные звуки наносятся тихим ударом. Обычно мочевой пузырь не выступает из-под лобка. При наполнении мочевого пузыря определяется притупление перкуторного звука над лобком.
Пальпация
Пальпация нормальных по величине почек крайне затруднена, так как спереди доступ к ним прикрыт реберной дугой, а сами они расположены на задней брюшной стенке. Пальпация почек становится возможной в случае их опущения, которое может наблюдаться при резком похудении и ослаблении мышц брюшного пресса, а также при значительном увеличении почек (кистозные изменения, опухоль) или их смещении (блуждающая почка, оттеснение почки опухолью).
Пальпировать почки следует в двух положениях больного: стоя и лежа. В положении лежа мышцы брюшного пресса расслабляются, что облегчает пальпацию. В положении стоя удается прощупать подвижную почку, которая при этом нередко смещается вниз под влиянием своей массы и более низкого стояния диафрагмы. Пальпация почек осуществляется двумя руками (бимануальная пальпация).
При пальпации почек в положении лежа больной лежит на спине с вытянутыми ногами, руки свободно уложены на груди, мышцы брюшного пресса предельно расслаблены, дыхание ровное, глубокое. Исследующий сидит справа от больного, левую руку подкладывает ему под поясницу чуть ниже XII ребра так, чтобы пальцы располагались недалеко от позвоночника. При пальпации левой почки исследующий продвинет левую руку за позвоночник под левую половину поясничной области больного. Правая рука располагается на животе ниже соответствующей реберной дуги перпендикулярно к ней, несколько кнаружи от прямых мышц. На выдохе больного исследующий постепенно погружает правую руку, пока не доходит до задней стенки брюшной полости по направлению к пальцам левой руки.
Во время сближения рук исследующего больному предлагают сделать глубокий вдох «животом» и расслабить брюшной пресс. В этот момент нижний полюс почки смещается вниз и в случае увеличения или опущения почки доходит до пальцев правой руки и проходит под ними. При этом исследующий слегка придавливает почку к задней брюшной стенке и скользит по ее поверхности. Если почка значительно увеличена, удается ощупать всю ее переднюю поверхность и оба полюса. Это дает представление о форме и величине почки, характере ее поверхности, болезненности, консистенции, подвижности. Во время пальпации можно также выявить симптом «баллотирования» почки. Если вся почка или ее часть прощупывается, то при этом легкий толчок правой руки спереди передается на ладонь левой руки сзади, и наоборот, толчок пальцами левой ладони сзади ощущается пальцами правой руки спереди.
Пальпация почек может проводиться также в положении лежа на боку.
Пальпация почек в положении стоя проводится по тем же правилам, что и в положении лежа. При этом исследующий сидит на стуле, а больной стоит к нему лицом, туловище его слегка наклонено вперед, мышцы брюшного пресса расслаблены. При пальпации в этом положении можно обнаружить нефроптоз. При I степени нефроптоза пальпируется нижний полюс почки; при II степени прощупывается вся почка. При III степени нефроптоза почка свободно смещается во всех направлениях, может заходить за позвоночник и значительно смещаться вниз. Иногда наблюдается болезненность при надавливании на поясницу в области проекции почек (реберно-позвоночная точка в углу между XII ребром и длинными мышцами спины). Во время бимануальной пальпации можно спутать почку с переполненным участком толстой кишки, увеличенной правой долей печени, желчным пузырем, увеличенной селезенкой, опухолью околопочечной клетчатки. При этом следует учесть, что для почки характерна бобовидная форма и гладкая поверхность. Кроме того, почке свойственна тенденция ускользать вверх и возвращаться в нормальное положение, а также способность баллотировать. После пальпации почек в моче обычно появляются белок и эритроциты. При перкуссии над почкой определяется тимпанический звук. Эти признаки имеют относительное значение, так как, например, при злокачественных опухолях почка теряет подвижность, поверхность ее становится неровной, а консистенция — плотной и т. д.
К физическим методам исследования мочевого пузыря относится также его пальпация. При значительном скоплении в нем мочи, особенно при тонкой брюшной стенке, мочевой пузырь прощупывается в надлобковой области в виде эластичного флюктуирующего образования. При резком переполнении мочевого пузыря его верхняя граница определяется почти у пупка. Иногда при пальпации удается выявить болезненность по ходу мочеточника в области его проекции на переднюю брюшную стенку. Верхняя мочеточниковая точка располагается у края прямой мышцы живота на уровне пупка, нижняя — на месте пересечения биспинальной линии с вертикальной линией, проходящей через лонный бугорок.
